Osteoporose und Gefäßverschlüsse lassen sich durch basische Ernährung verhindern und ausreichende Versorgung mit Magnesium, Kalium, Calcium, Vitamine D3 und K2.

Zitronen
Wie ist es möglich, dass in den westlichen Ländern die Menschen gleichzeitig einerseits an calciumarmen Knochen und Osteoporose (Knochenschwund), andererseits an Gefäßverkalkung (Calciumphosphat-Ablagerungen) und calciumreichen Nierensteinen leiden? Dieses Phänomen ist auch als Calcium-Paradox bekannt. Tatsächlich weisen Menschen in den Ländern mit der höchsten Calciumaufnahme (überwiegend aus Milchprodukten als Calciumphosphat) am häufigsten Hüftfrakturen und Osteoporose auf. Hochdosierte Calciumtabletten sind auch keine Lösung: Sie erhöhen nur das Risiko für Herzinfarkt und Schlaganfall.
Es scheint ganz so, dass das Calcium einfach nicht dort landet, wo es hin soll: in den Knochen. Ist das ein Irrtum der Natur oder eine Folge unserer Lebensweise?
Das eigentliche Problem: Latente Übersäuerung lässt Blutgefäße verkalken
Calcium ist der wichtigste Mineralstoff im Knochen und spielt im Säure-Basen-Haushalt des Körpers eine besondere Rolle. Viele Studien zeigen inzwischen, dass eine salz- und säurereiche Ernährung den Calcium-Abbau im Knochen, die Calcium-Ausscheidung über den Urin und die Nierensteinbildung erhöht. Anstatt dem Knochenaufbau zu dienen ist das Calcium vermehrt in Blutgefäßen und Nieren unterwegs. Es wird über den Urin ausgeschieden, in den Nieren als Nierengries oder Nierensteine und in den Gefäßwänden als Verkalkungen abgelagert.
Eine säurereiche Ernährung bedeutet dabei nicht etwa Zitronensaft, sondern vor allem viel tierisches Eiweiß (besonders reich an schwefelhaltigen Aminosäuren), viel Phosphat (Cola, Getreide etc.) und Salz (vor allem aus Fertigprodukten).
Etwa die Hälfte des Calciums liegt im Blut frei vor. 40 % sind an Proteine gebunden, 10 % an Phosphat, Citrat, Sulfat und Hydrogencarbonat. Die Menge des freien, ionisierten Calciums steigt bei einer Übersäuerung (Azidose). Das freie Calcium geht zu einem Teil über den Urin verloren, zum anderen Teil reagiert das freie Calcium im Blut mit dem Phosphat im Blut und lagert sich als Calciumphosphat ab: Die Blutgefäße verkalken. Besonders ungünstig ist es, wenn man gleichzeitig zu viel Phosphat zu sich nimmt, vor allem in Form von Softdrinks und Fertignahrungsmitteln oder auch Milchprodukten. Erhöhte Phosphatwerte im Blut verstärken deutlich die Gefäßverkalkung und erhöhen das Risiko von Gefäßerkrankungen, Schlaganfall und Herzinfarkt.
Das ist der biochemische Mechanismus, wie eine säurebildende Ernährung den Calciumabbau im Knochen, die Calcium-Ausscheidung über den Urin sowie Ablagerungen in Gefäßen und Nieren erhöht.
Die typische westliche Ernährung ist aber nicht nur säurebildend, sondern erhöht auch den Cholesterinspiegel. Erhöhte Cholesterinwerte und Calciumphosphat-Ablagerungen in den Gefäßen bilden die Grundlage für Arteriosklerose. Dabei bilden sich in den Blutgefäßen allmählich Ablagerungen aus Cholesterin und Calciumphosphat, auf deren Grundlage sich tödliche Gefäßverschlüsse entwickeln können.
Im Alter lässt bei den meisten Menschen die Nierenfunktion nach; dadurch entwickelt oder verstärkt sich die leichte chronische Übersäuerung (Frassetto et al., 2001). Daher nimmt die beschriebene Problematik mit den Lebensjahren immer mehr zu. Die Störung des Calcium-Stoffwechsels zeigt sich dann in geschlechtsspezifischen, hormonell bedingten Unterschieden: Bei Frauen entwickelt sich nach der Menopause die Osteoporose, da hormonell nach den Wechseljahren der Knochenabbau begünstigt wird. Bei Männern, deren Knochenmasse höher ist und bei denen keine ausgeprägte hormonelle Umstellung auftritt, äußern sich übersäuerungsbedingte Störungen der Calcium-Haushalts zunächst in Nierengries und -steinen sowie in Gefäßverkalkung, wohingegen der Knochenschwund verzögert auftritt.
Störung des Calcium-Stoffwechsels betrifft jedes Alter
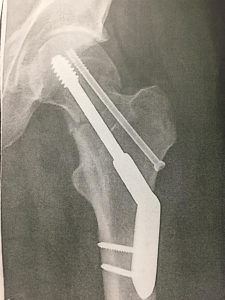
Oberschenkelbruch
Doch die Auswirkungen einer salz- und säurereichen Ernährung sind nicht erst im Alter erkennbar. Schon bei gesunden, jungen Erwachsenen erhöht eine säurebildende Ernährung die Ausschüttung des Stresshormons Cortisol und den Blutdruck. Cortisol fördert die Ausscheidung von Calcium, Magnesium und Kalium über den Urin und verhindert so die Bildung starker Knochen (Esche et al., 2016; Krupp et al., 2014; Murakami et al., 2008).
Gleichzeitig fördert Cortisol die Ansammlung von gesundheitschädlichem Natriumchlorid im Körper, führt zu Wasseransammlungen und erhöht den Blutdruck. Cortisol spielt also eine entscheidende Rolle im Schädigungsmechanismus einer säurebildenden Ernährung. Neben der Ernährung führt auch chronischer Stress zu erhöhten Cortisolspiegeln und begünstigt so eine Übersäuerung und Mineralstoffverluste.
Verschiebung des Blut-pH-Wertes unter körperlicher Belastung kann Gefäßverschluss verursachen
Besonders gefährlich werden Gefäßverengungen bei einer akuten körperlichen Überbelastung:
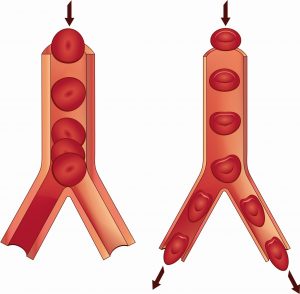
Azidosestarre der Erythrozyten
Unter starker körperlicher Belastung ist die Durchblutung in den verengten Blutgefäßen unzureichend. Durch Stoffwechselveränderungen bildet das betroffene Gewebe folglich große Mengen an Milchsäure. Normalerweise sorgen in unserem Blut verschiedene Puffer dafür, dass der pH-Wert stabil bleibt. Doch die Leistung der Puffer nimmt mit dem Alter ab. Ist die Pufferleistung im Blut reduziert, kommt es durch die Milchsäure zu einem starken Abfall des pH-Wertes, einer akuten lokalen Übersäuerung vor allem des Herzmuskels.
Eine akute Übersäuerung kann die Versteifung der roten Blutkörperchen (Erythrozyten) zur Folge haben. Sie quellen auf, sind nicht mehr verformbar und können die verengten Blutgefäße kaum noch passieren („Azidosestarre der Erythrozyten“). Die Durchblutung der kleinsten Blutgefäße ist dadurch zusätzlich gestört (Jacob, 2013).
Die Übersäuerung hat auch erhöhte Konzentrationen von freiem Calcium im Blut zufolge. Dies führt dazu, dass die Blutgerinnung in Gang gesetzt wird, da Calcium bei der Blutgerinnung eine wichtige Rolle spielt. Gemeinsam mit der Versteifung der roten Blutkörperchen fördert dies die Entstehung eines kompletten Gefäßverschlusses in Form eines Herzinfarkts oder Schlaganfalls. Aus diesem Grund geht eine säurebildende Ernährung mit einer erhöhten Sterblichkeit durch Herz-Kreislauf-Erkrankungen einher (Jacob, 2013).
Dieses Phänomen betrifft häufig auch schlanke, sportliche und ansonsten scheinbar gesunde Männer. Typisch sind eine säurebildende Ernährungsweise (z.B. Low Carb, proteinreiche Ernährung), Stress und Sport. Diese Männer wähnen sich in Sicherheit, doch bei der nächsten Überanstrengung können ihnen die verkalkten Arterien zum Verhängnis werden.
Jim Fixx: Joggen für ein längeres Leben?

Jogging
Lehrreich ist die Lebensgeschichte des Begründers der Jogging-Bewegung Jim Fixx. Er war einer der weltweit bekanntesten Fitnessgurus. Jim Fixx war überzeugt davon, dass eine gesunde Ernährung nicht wichtig sei. Er glaubte felsenfest daran, dass nicht zu rauchen und körperliche Betätigung ausreichen würden, um vor Herzerkrankungen geschützt zu sein. Umso überraschender war die Nachricht, als Jim Fixx 1984 im Alter von 52 Jahren während seiner täglichen Joggingroutine an einem Herzinfarkt verstarb.
Bei der Autopsie stellte sich heraus, dass eines seiner Herzkranzgefäße zu 95 %, ein zweites zu 85 % und ein drittes zu 70 % blockiert waren. Die Kombination von Gefäßverschluss und erhöhter körperlicher Anstrengung hatte letztlich zu seinem frühen Tod geführt.
Nicht selten hört man von solchen Todesfällen fitter, recht schlanker und meist low-carb-affiner „Leistungsträger“ in den Sechzigern, die beim Sport tot umgefallen sind. Denn Sport alleine reicht nicht aus, um sich vor Herzerkrankungen zu schützen, und körperliche Überforderung kann bei verengten Herzkranzgefäßen tödlich enden.
Weitere Risikofaktoren für einen Gefäßverschluss

Gefäßverkalkung
Ebenso problematisch wie körperliche Überbelastung ist starker akuter Stress. Hierbei werden Katecholamine ausgeschüttet, die die Gefäße zusätzlich stark verengen. Auch ein Flüssigkeitsmangel (Dehydratation) und Nikotin können die Durchblutung stark beeinträchtigen und damit die Sauerstoffversorgung senken. Die Folge: Der Herzmuskel gewinnt seine Energie nicht aus Sauerstoff in den Mitochondrien, sondern vergärt Zucker zu Milchsäure (Glykolyse).
Dies löst eine akute lokale Übersäuerung des Herzmuskels und der Herzkranzgefäße aus. Wenn dann keine ausreichende Pufferkapaziät im Blut vorhanden ist, setzt das freie Calcium die Gerinnungskaskade in Gang: Ein akuter Gefäßverschluss entsteht, der in den Herzkranzgefäßen (Herzinfarkt) oder im Gehirn (Schlaganfall) auftreten kann.
Ein typisches Beispiel ist der gestresste Manager. In der Besprechung führt er eine hitzige Disskussion und regt sich stark auf. In der Pause geht er „zur Beruhigung“ eine rauchen und trinkt dazu einen Energydrink. – In diesen Fall beeinträchtigen Stress, Nikotin und Koffein die Durchblutung auf vielfache Weise und es kann zum Herzinfarkt kommen. Dieses Phänomen kann bereits im mittleren Alter auftreten.
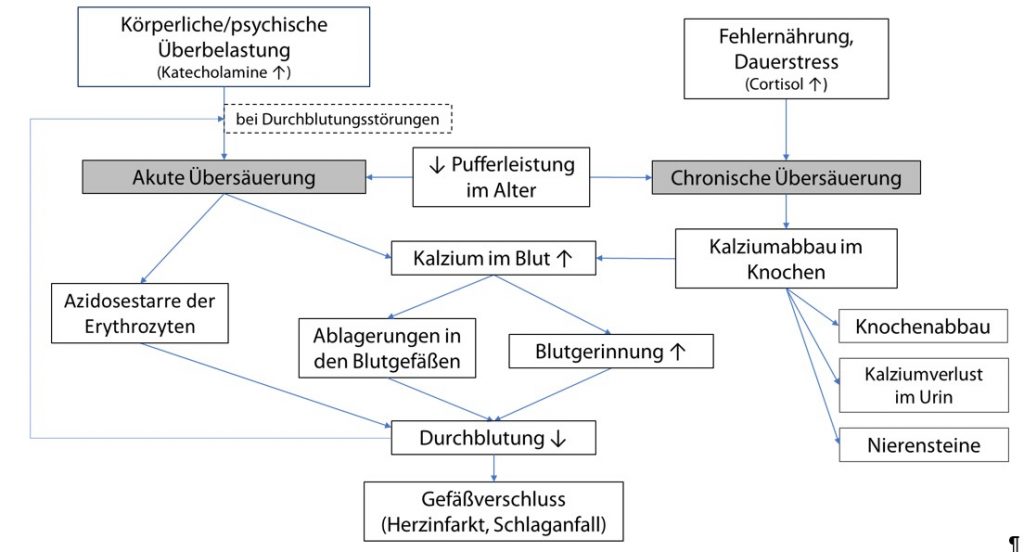
Entstehung eines Gefäßverschlusses durch akute oder chronische Übersäuerung
Lösungsansatz: mehr basenbildende Mineralstoffe zuführen

Gesund mit Basentrunk
Die bei uns übliche Hauptquelle für Calcium sind Milchprodukte. Diese haben jedoch auch einen hohen Gehalt an säurebildendem Phosphat. Sinnvoller ist basenbildendes Calcium aus pflanzlichen Quellen, da dieses auch die Übersäuerung ausgleicht. Gemüse und Obst enthalten im Gegensatz zu Milchprodukten neben Calcium auch reichlich basenbildendes Magnesium- und Kaliumcitrat, die für einen ausgeglichenen Säure-Basen-Haushalt ebenfalls von großer Bedeutung sind.
Zahlreiche Studien zeigen, dass basenbildendes Gemüse sowie Calcium-, Kalium- und Magnesiumcitrat die Calcium-Ausscheidung über den Urin reduzieren und die Knochenstruktur verbessern (Jacob, 2013). Kaliumcitrat ist der wichtigste basenbildende Mineralstoff in Obst und Gemüse. Bei Nierenversagen mit erhöhten Kaliumwerten ist eine erhöhte Kaliumzufuhr allerdings nicht möglich. Hier empfiehlt sich als Notlösung für die Säure-Basen-Balance z. B. bicaNorm, ein magensaftresistentes Natriumbicarbonat.
Warum sich mit den Jahren der Calcium-Stoffwechsel verschlechtert
Mit fortschreitendem Alter steht dem Körper weniger Calcium zur Verfügung. Das hat mehrere Gründe:
- Zum einen wird meist weniger Calcium über die Nahrung aufgenommen.
- Aus dem Darm wird zudem weniger Calcium in den Körper aufgenommen, da die Vitamin-D-Versorgung deutlich abnimmt.
- Zum anderen scheiden insbesondere Frauen nach der Menopause mehr Calcium über den Urin aus.
- Zu niedrige Calcium-Spiegel im Blut werden auf Kosten der Knochenspeicher erhöht.
Vitamin D3 als Regulator des Calcium-Stoffwechsels
Vitamin D3 wird u.a. für die Muskelfunktion und den Knochenstoffwechsel benötigt und schützt vor Osteoporose. Das Vitamin spielt eine wesentliche Rolle als Calciumregulator. Es steigert die Aufnahme von Calcium aus der Nahrung, verringert den Calciumverlust über den Urin, fördert die Einlagerung von Calcium in die Knochen und den Knochenaufbau.
Vitamin D3 wird vor allem über die Haut mithilfe der UVB-Strahlung der Sonne erzeugt. Im Alter reduziert sich die Eigenbildung in der Haut, weshalb der Vitamin-D-Blutspiegel deutlich abnimmt. Vitamin-D-Mangel ist weit verbreitet und betrifft alle Bevölkerungsschichten. Die Ernährung trägt insgesamt nur wenig zur Vitamin-D-Versorgung bei.
Magnesium ist essentiell für Vitamin-D-Stoffwechsel
Magnesium wird benötigt, um Vitamin D in seine aktive Form umzuwandeln. Bei einem Magnesiummangel kann der Vitamin-D-Stoffwechsel daher nicht effektiv ablaufen – das Vitamin D bleibt inaktiv (Uwitonze und Razzaque, 2018). Wer einen optimalen Magnesium-Spiegel hat, benötigt weniger Vitamin D. Umgekehrt fördert Vitamin D die Aufnahme von Magnesium im Darm. Die beiden Nährstoffe arbeiten somit synergistisch zusammen.
Vitamin K2 – wichtigster Partner von Vitamin D
Vitamin K2 arbeitet mit Vitamin D3 im Knochenstoffwechsel eng zusammen; gemeinsam regulieren sie den Calcium-Haushalt. Vitamin K2 ist insbesondere für unser Herz-Kreislauf-System wichtig, da es die Einlagerung von Calcium in die Blutgefäße und Körpergewebe (Kalkablagerungen) verhindert (Schurgers et al., 2010). Außerdem hilft es bei der Mineralisierung von Knochen und Zähnen (Beulens et al., 2013; Vermeer, 2012).
Im Vergleich mit dem in unseren Lebensmitteln vorherrschenden Vitamin K1 hat Vitamin K2 (als all-trans-Menachinon, MK-7) im Körper eine deutlich bessere Stabilität (Schurgers et al., 2007). Dies ermöglicht seine hohe Wirksamkeit auf Knochen, Herz und Kreislauf. Vitamin K2 wird von Mikroorganismen gebildet und ist in unserer Ernährung kaum enthalten.
Die ganzheitliche Lösung für das Calcium-Paradox
Für einen gesunden Calcium-Stoffwechsel spielt das Säure-Basen-Gleichgewicht eine wichtige Rolle. Daneben sind die Vitamine D3 und K2 als Regulatoren des Calcium-Stoffwechsels von entscheidender Bedeutung. Im Zusammenspiel sind sie für den Einbau von Calcium in die Knochen verantwortlich.
Die Faktoren zur Lösung des Calcium-Paradoxons im Überblick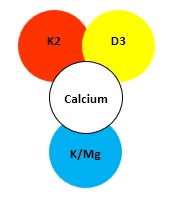
- Aufnahme von Calcium vor allem aus Gemüse und Obst, nicht über Milchprodukte.
- Moderat dosiertes Calcium nur in Kombination mit Magnesium- und Kaliumcitrat ergänzen, z. B. Dr. Jacob’s Basenpulver.
- Gute Vitamin-D3-Blutspiegel sicherstellen, bei wenig Sonnenlicht (z. B. Büroarbeit, im Herbst und Winter) Vitamin D3 ergänzen.
- Ggf. Vitamin K2 ergänzen (s.u.).
Erläuterungen

basenbildende Ernährung
Calcium sollte nur in maximaler Dosierung von 500 mg pro Portion (in Form von Calciumcitrat oder -laktat) zugeführt werden. Calcium am besten in der naturgemäßen Kombination mit basenbildendem Magnesium- und Kaliumcitrat ( z. B. Dr. Jacob’s Basenpulver) aufnehmen, um die Übersäuerung als Ursache des gestörten Calcium-Stoffwechsels auszugleichen.
Eine Nahrungsergänzung mit Calcium ergibt nur Sinn, wenn ausreichend Vitamin D3 und K2 (sowie Magnesium) vorhanden sind, sodass das Calcium in die Knochen eingebaut werden kann. Ist dies nicht der Fall, kann das Calcium mehr schaden als nützen.
Vitamin D3 sollte so ergänzt werden, dass Werte von 75-125 nmol/l (entspricht 30-50 ng/ml) im Blutserum erreicht werden. Die regelmäßige tägliche Einnahme von Vitamin D3 ist der wöchentlichen oder monatlichen Hochdosis-Therapie vorzuziehen.
Bei Einnahme von Vitamin D3 ist der Bedarf an Vitamin K2 erhöht. Werden 4000 I.E. Vitamin D3 am Tag oder mehr aufgenommen (z. B. zum Ausgleich eines Vitamin-D-Mangels) sollten daher je 800 I.E. Vitamin D3 etwa 20 µg Vitamin K2 in Form von MK-7 ergänzt werden (z. B. Dr. Jacob’s Vitamin D3K2 Öl). Auch bei bestehendem Risiko eines Knochenabbaus (nach der Menopause/ab ca. 50 Jahren) ist Vitamin D3 zusammen mit Vitamin K2 aufzunehmen, damit das Calcium in die Knochen transportiert werden kann.
Nicht zu vergessen ist die Erhaltung des Säure-Basen-Gleichgewichts durch eine basenbildende Ernährungsweise. Hierzu gehören vor allem reichlich Gemüse, Kräuter, Pilze und Obst. Ebenso wichtig ist die Reduktion von tierischen und industriell stark verarbeiteten Lebensmitteln sowie Salz.
Hier können Sie sich die Literatur als pdf herunterladen.
Über die Autorin
 Frau Sandra Karl machte 2010 an der Universität Gießen ihren Masterabschluss in Ernährungswissenschaften. Ihre Abschlussarbeiten schrieb sie zu den gesundheitlichen Wirkungen der Holunderbeere und über das Stillen. Ihr Tätigkeitsschwerpunkt liegt im Bereich der Gesundheitsförderung durch eine ausgewogene Ernährung und gesunde Lebensweise. Weiterhin befasst sie sich mit der Ernährungsmedizin, insbesondere in Zusammenhang mit Zivilisationserkrankungen wie Bluthochdruck, Diabetes mellitus oder Übergewicht. Im April 2014 schrieb Sandra Karl für Sie bereits einen wichtigen Artikel zur Übersäuerung in diesem Webmagazin. Im August 2014 erklärte sie Ihnen, wie Sie sich mit der richtigen Ernährung vor Demenz schützen können. Und im Juni 2015 hob sie die besondere Bedeutung von Milchsäure (Laktat) für die Funktion von Darm und Leber hervor.
Frau Sandra Karl machte 2010 an der Universität Gießen ihren Masterabschluss in Ernährungswissenschaften. Ihre Abschlussarbeiten schrieb sie zu den gesundheitlichen Wirkungen der Holunderbeere und über das Stillen. Ihr Tätigkeitsschwerpunkt liegt im Bereich der Gesundheitsförderung durch eine ausgewogene Ernährung und gesunde Lebensweise. Weiterhin befasst sie sich mit der Ernährungsmedizin, insbesondere in Zusammenhang mit Zivilisationserkrankungen wie Bluthochdruck, Diabetes mellitus oder Übergewicht. Im April 2014 schrieb Sandra Karl für Sie bereits einen wichtigen Artikel zur Übersäuerung in diesem Webmagazin. Im August 2014 erklärte sie Ihnen, wie Sie sich mit der richtigen Ernährung vor Demenz schützen können. Und im Juni 2015 hob sie die besondere Bedeutung von Milchsäure (Laktat) für die Funktion von Darm und Leber hervor.
Kontakt
Kommentar der Redaktion
Seit der Gründung von Netzwerk-frauengesundheit.com war es mir wichtig, meine Leserinnen davon zu überzeugen, dass zu einem gesunden Lebensstil mindestens drei Säulen gehören: sportliche Betätigung, Entspannung und eine vollwertige Ernährung. In diesem Artikel wird sehr schön deutlich, wie diese drei Faktoren auf den Stoffwechsel wirken und warum keiner ohne den anderen Erfolg bringen kann.
Bereits 2010 erschienen die ersten Artikel über die Übersäuerung. Der Artikel „Ich bin sauer, so kann ich mir helfen“ wurde inzwischen über 500.000 mal aufgerufen und ist nach wie vor aktuell. Das 5-Punkte-Programm zur Entsäuerung bestand aus der
- optimierten Ernährung,
- Darmpflege,
- Wickeln/Bädern,
- Bewegung/Entspannung und
- Basenmitteln.
Bei einem Expertenchat der BKK 2011 riet ich Frauen in den Wechseljahren: Bei der Ernährung gilt: „auf Kaffee und Alkohol verzichten, viel Gemüse und Hülsenfrüchte essen, wenig Fleisch und fette Milchprodukte.“ Als Sportprogramm empfehlenswert: „Mindestens jeden zweiten Tag eine Stunde schwitzen, dabei aber nicht auspowern.“
Um zum Schwitzen zu kommen, wurde das richtige Lauftraining von einem Sportdozenten in diesem Webmagazin vorgestellt und später zur Osteoporoseprophylaxe das Krafttraining. Ideal für einige Minuten zwischendurch und im Winter als Sport daheim auch das Laufen auf dem Trampolin, das den Zusatzeffekt hat, das Gleichgewicht zu stärken.
Wichtig: Suchen Sie sich den Sport aus, der Ihnen Spaß macht, damit Sie auch langfristig dabei bleiben. Noch besser ist, wenn Sie sich mit Gleichgesinnten treffen und sich gegenseitig motivieren können.
Und immer wieder finden Sie auf dieser Webseite Tipps und Tricks zur vollwertigen, natürlichen und leckeren Ernährung. Stöbern Sie einfach mal in den Kategorien. Sicher finden Sie auch für sich Anregungen, die sich in Ihren Alltag einpassen lassen und die der ganzen Familie schmecken.
Haben Sie eigene Erfahrungen mit dem Einfluss Ihrer Ernährung/Bewegung auf Knochen und Gefäße gemacht, dann schreiben Sie doch einen Kommentar!


 Netzwerk Frauengesundheit
Netzwerk Frauengesundheit



Hallo,
zu welchem Vitamin D Präparat raten Sie denn?
LG
Liebe Talaha,
am besten ölige Tropfen, die man täglich einnimmt und je nach Bedarf (Körpergewicht, aktueller Blutwert, besondere Erkrankungen) individuell dosieren kann. Die gibt es von Heidelberger Chlorella, Dr. Jacobs, Dr. Wolz, usw. Bei sehr hohen Dosen ist es sinnvoll, auch Vitamin K2 dazu zu nehmen.LG
Hallo,
ich habe leicht erhöhte Calciumwerte (2,55) und einen Vitamin D Mangel (20) in meinem Blutbild vor ca. 3 Monaten gehabt. Nach der Einnahme von ,,nur“ Vitamin D, 20.000 Einheiten wöchentlich über 6 Wochen ist mein Calcium im Serum etwas gestiegen auf 2,60 und mein Vitamin D Wert auf 37 hoch. Meine Frage hierzu wäre, kann es sein das ich wegen meinem Calciumwert körperliche Probleme habe, wie zb. Müselschwäche Muskelzittern, Herzrhythmusstörungen, Pelzige Zunge, Kribbeln am Kopf, Bewusstseinsstörungen. Weil mir aufgefallen ist, wenn ich das Vitamin D einnehme ich vermehrt diese Problme habe. Sollte ich vielleicht auch das Vitamin K2 einnehmen wegen dem Caliumwert?
Würde mich über eine Information freuen.
Danke :)
Liebe Konstantin,
damit der Vitamin-D- und Kalzium-Stoffwechsel gut ablaufen können, muss auch genügend K2 vorhanden sein, reichlich Magnesium und B-Vitamine. Außerdem bringt es nichts, nur einmal in der Woche viel Vitamin D zu nehmen. Viel besser ist eine tägliche Dosis, berechnet nach den Vitamin-D-Blutwerten und dem Körpergewicht. Sie sollten sich von einem Therapeuten beraten lassen, der sich in der Mikronährstofftherapie auskennt, die notwändigen Blutuntersuchungen veranlasst und Sie dann richtig individuell einstellt. Bitte nicht weiter alleine auf gut Glück weiterdoktern! LG
Calciumwerte von 2,2 bis 2,8 gelten heute als normal, dazu der Beitrag (nach einer Studie) von Dr. von Helden:
https://www.vitamindservice.de/CALCIUM-ALLE
K2 gehört immer zu D3 Einnahme, selbst nehme ich seit Jahren 350mikrogr. K2 Tropfen. Habe einen D3 Spiegel von 120ng und einen optimalen Calciumwert von 2,32
Liebe Frau Gerhard,
kann ich täglich ein Basenpräparat (in diesem Fall Alkala S mit Kaliumcitrat, Magnesiumcitrat und 250 – 500 mg Calciumcitrat) zusammen mit Vitamin D3 & K2 Tropfen einnehmen (5.000 I.E. am Tag)? Oder muss ich Angst haben, dass sich das Calcium dann im Gewebe ablagert?
Über eine Antwort würde ich mich sehr freuen.
Liebe Grüße,
Natascha Bernhardt
Liebe Natascha,
da sehe ich kein Problem. Aber da ich Sie und Ihren Stoffwechsel oder mögliche Medikamente, die Sie noch nehmen, nicht kenne, sollten Sie das Thema auch bei Ihrem Arzt oder Therapeuten besprechen. LG
Danke hierfür. Gut nachvollziehbar.
Habe einen Punkt, den viele Ärzte, fast alle vergessen.
WIR alle sind was unsere Blutgruppe vorgibt.
So ist ein Mensch mit der Blutgruppe 0 basisch, wenn er viel Fleisch ist (Rind Pute kein Schwein) und Blutgruppe A hingegen gefährdet ist, wenn dieser Fleisch ist.
Hier an diesen 2 Blutgruppen kehren sich dasselbe Verhalten in gut und schlecht um.
Ich spreche aus eigener Erfahrung mit/aus zwei verschiedenen Blutgruppen im gleichen Haushalt.
Meine Faustregel ist je oder bis zu 10.000 i.E. Vitamin D auf alle Fälle 100 Mikrogramm Vitamin K2 der MK7 Variante. Ich selbst nehme noch zusätzlich die MK4 Variante von Vitamin K2 ein.
Danke und herzliche Grüße von Hermann
Vielen Dank für all die gut verständliche Information, die sie hier anbieten. Ich durfte lernen, wie wichtig Magnesium und K2 zur Aufnahme mit Vitamin D ist. Nun wundert es mich nicht, das die letzte Vitamin D Kur, von der Ärztin verordnet, die aus einmalig 18x 20.000 iE und monatlich 4x 20.000 iE bestand, ohne großen Erfolg – ausser Nierenschmerzen, blieb.
Da ich nun belehrt und informiert bin, werde ich es diese Mal anders machen. Hoffentlich verbessert sich mein Zustand dann endlich.
Mit freundlichen Grüßen
Kirstin
Hallo,
ich habe eine kleine technische Frage. Kann ich Mg Citrat mit Vitamin C Pulver zusammen in einer Trinkflasche auflösen???
Ich trinke das immer getrennt, ist etwas umständlich. Danke !
MfG Mark
Lieber Mark,
von Ascorbinsäure als synthetisches Vitamin-C-Pulver halte ich nicht viel. Achten Sie auf natürliches Vitamin C in Mizellen oder als Phospholipidkomplex. Und unbedingt gleich verbrauchen, nicht den ganzen Tag aus der Flasche trinken. LG
Liebe FRau Gerhard,
ich möchte gerne Vitamin C substituieren, gerne ohne Zusatzstoffe. ZU welchem Mittel raten Sie denn?
LG und herzlichen Dank
Liebe Talaha,
besuchen Sie bspw. mal die Webseiten der Firmen Dr. Jacobs, Heidelberger Chlorella, hypo-a usw. LG
@ Talaha
Die Studienlage ist eindeutig, hier nur 4 Beispiele:
1) https://pubmed.ncbi.nlm.nih.gov/19179058/
2) https://pubmed.ncbi.nlm.nih.gov/15514282/
3) https://pubmed.ncbi.nlm.nih.gov/23140417/
4. https://pubmed.ncbi.nlm.nih.gov/23525894/
Kurz zusammengefasst: K2 verringert die Gesamtmortalität (verlängert das Leben), macht die Gefäße sauber und somit elastischer, geringeres Risiko des Todes durch koronare Herzkrankheit, steigert die Knochendichte in der Wirbelsäule und im Oberschenkelhals. Vitamin K2 hat auch eine krebshemmende Wirkung: https://www.strunz.com/news/neu-vitamin-k-gegen-krebs.html
D3 Einnahme richtet sich immer nach dem Gewicht der Person, dazu gibt es eine mathematische Formel. Als Beispiel, bei einen Gewicht von 65kg müssen sie täglich 6.000 IE D3 einnehmen, damit bekommen sie einen optimalen D3 Spiegel von 80ng, bietet den größten Schutz. Dazu auch 200 bis 300 mikrogram K2 und 600-800 mg Magnesium. Wichtig: Ohne Mg kann D3 nicht wirken.
Liebe DAnk für die ausführliche INformation!
Ich habe einen Vitamin D Wert von 47, davor hatte ich trotzt täglicher Substitution zwischen 32 und 36. Wieviel Magnesium und K 2 sollte man einnehmen?
Welches Produkt ohne Zusatzstoffe gibt es denn?
Ich habe eine CED und bin immunsupprimiert..
Danke und herzliche Grüße
Talaha
Liebe Talaha,
in diesem Artikel steht alles über Magnesium mit einer Tabelle am Ende über die Produkte. Bei K2 kommt es u.a. darauf an, wie viel Vitamin D Sie einnehmen. Genaueres zu dem Verhältnis zu Vitamin D in diesem Artikel. Wenn Sie möglichst wenige Zusatzstoffe wollen, besorgen Sie sich am besten Kapseln, keine Tabletten oder Brausetabletten. Wichtig bei Ihrer Erkrankung wäre ein Therapeut oder Arzt, der sich mit Mikronährstoffen auskennt.Alles Gute!
Vielen Dank für diesen Text. Endlich ist klar wie die Verkalkung mit Calcium zusammenhängt,- und wieso dies nicht so einfach zu lösen ist. Interessant ist die basische Ernährung die eine Calcium-Auslagerung aus den Knochen etc. vermindert.
Es wäre schön wenn es mehr Wissenschaftler wie Sie geben würde. Klar und verständlich geschrieben, Zusammenhänge gut erklärt und kein Hingeklatsche von ewig gestrigem.
Dankeschön und alles Gute Ihnen!
Vielen Dank für diesen super-verständlichen Artikel. Ich bin darauf gestoßen, weil ich nach einer Erklärung für folgende Situation bei meiner Freundin suche. Aufgrund verringerter Knochendichte wurde ihr die Einnahme von Vitamin D3 empfohlen. Sie hat das eine Weile gemacht, doch dann zeigte sich, dass häufig nächtliche Krämpfe auftraten. Nachdem sie das eine Weile ausgehalten hat, hat sie das Vit D3 wieder abgesetzt, um zu sehen, ob die Krämofe damit zusammenhängen. Tatsächlich sind die dann recht schnell wieder verschwunden. Wie erklärt sich dieser Zusammenhang? Folgendes könnte dabei noch eine Rolle spielen: Aktuell treten wieder Krämpfe auf, obwohl sie kein Vit D3 nimmt. Könnte es mit exzessivem Schokoladen Konsum zusammenhängen (Oxalsäure)? Oder mit extremem Stress? (Cortisolausschüttung…)
Meine Freundin ist 60 Jahre alt und nimmt nach Schilddrüsen OP 125 mg Euthyrox.
Lieber Tausendsassa,
Vitamin D3 kann nur richtig verarbeitet werden, wenn genügend Magnesium vorhanden ist. Ihre Freundin hat miSicherheit einen erheblichen Magnesiummangel, deshalb jetzt auch die Krämpfe ohne Vitamin D. Durch Schokolade und Süßigkeiten ist sie übersäuert, da hilft nur vernünftige Ernährungsumstellung, Basentherapie und entstressen. HIer weitere INfos über Magnesium. Viel Glück!
Informativ, klar, verständlich- ein toller Beitrag, danke Frau Karl für diese überzeugenden Erläuterungen, warum gerade bei denjenigen Menschen Gesundheitsprobleme auftauchen, die Calcium entweder durch Tabletten oder durch die vermeintlich gute Milch aufnehmen. Diesen Artikel werde ich meinen Patienten zeigen, wenn ich auf natürliches und pflanzliches Calcium hinweise wie z.B. in dem Sesamsalz Gomasio. Ganz Asien und halb Afrika holt sich sein Calcium aus diesem Sesamsalz und hat in Studien aufgezeigt bessere Knochen wie Europäer oder Nordamerikaner. Habe gerade eine Kolrabi gegessen, dick bestreut mit Gomasio, mmmh, lecker!
Ich habe eine Frage zu dem Artikel. Heißt es,dass man K2 nur ab einer täglichen Aufnahme von 4000 Vitamin D täglich substituieren muss?
Ich nehme täglich 4000 und habe dies nicht gemacht ..was habe ich damit verursacht? Mein Arzt sagte auf Nachfrage meinerseits, es gäbe keine Hinweise auf einen Nutzen von K 2,das sei ein Hype, der evtl..in einigen Jahren sehr kritisch gesehen wird. ..
Grüße
Liebe Talaha,
Sie sollten erstens mal Ihren 25-OH-VitaminD-Spiegel bestimmen lassen, damit Sie wissen, ob Sie dauerhaft diese Dosis einnehmen müssen. Außerdem ist es nie zu spät noch Vitamin K2 dazu zu nehmen, damit das Calcium dahin kommt, wo es wirklich gebraucht wird. Ich gehe nicht davon aus, dass Sie sich Sorgen machen müssen. LG
Sehr geehrte Frau Gebhard,
danke für Ihre Antwort.
Der 25 Oh Wert wurde mal 2012 oder so bestimmt, dabei war irgendetwas nicht in Irdnung (glaube er stieg nicht an, nur das D3), dies war laut Arzt aber egal…..
Nehme D schon ewig ein…
Sollte man K erst ab einer täglichen Einnahme von 4000 Vitamin D einnehmen? So habe ich den Artike verstnaden. Bei einer niedrigeren Vit. D Zufauhr ist das K nicht nötig?
jetzt habe ich noch eine Frage…sollte man den 1,25 Wert auch einmal bestimmen lassen?Oder ist dieser bedeutungslos?
Danke und Grüße
Tahala
Liebe Talaha,
zunächst einmal ist nur der 25-OH-Vitamin D-Wert wichtig. Wenn Sie ihn aktuell nicht kennen, sollten Sie ihn dringend bestimmen lassen. Dann können Sie mich wegen der weiteren Fragen gerne noch mal kontaktieren.Grüße