Wenn Sie wissen, welche Ursachen und Formen es bei Vulvodynie gibt, finden Sie auch Wege, um gesund zu werden.
 Vulvodynie ist der Fachbegriff für Schmerzen und Missempfindungen im Bereich der äußeren Schamlippen und des Scheideneinganges. Zur Vulvodynie gehören auch Schmerzen und Missempfindungen beim Geschlechtsverkehr, sowie unwillkürlich einschießende Nervenschmerzen. Viele Frauen kennen das Gefühl, dass bei einer Pilzinfektion die ganze Vulva brennt. Auch nach einer langen Fahrradtour kann sich die Vulva wund anfühlen. Die Beschwerden nach einer mechanischen Belastung und nach Infektionen verschwinden durch Schonung oder durch eine zielgerichtete Therapie meist schnell wieder. Wenn eine Vulvodynie nach einer durchgemachten Infektion bestehen bleibt, sollte die Therapie überdacht werden.
Vulvodynie ist der Fachbegriff für Schmerzen und Missempfindungen im Bereich der äußeren Schamlippen und des Scheideneinganges. Zur Vulvodynie gehören auch Schmerzen und Missempfindungen beim Geschlechtsverkehr, sowie unwillkürlich einschießende Nervenschmerzen. Viele Frauen kennen das Gefühl, dass bei einer Pilzinfektion die ganze Vulva brennt. Auch nach einer langen Fahrradtour kann sich die Vulva wund anfühlen. Die Beschwerden nach einer mechanischen Belastung und nach Infektionen verschwinden durch Schonung oder durch eine zielgerichtete Therapie meist schnell wieder. Wenn eine Vulvodynie nach einer durchgemachten Infektion bestehen bleibt, sollte die Therapie überdacht werden.
Wir unterscheiden die (post)infektiöse Vulvodynie von den verschiedenen Formen der nichtinfektiösen Vulvodynien.
1. Die (post)infektiöse Vulvodynie
Vorbeugung von Vulvaentzündungen
Die seit ca. 10 Jahren bestehende Mode der Komplettenthaarung der Vulva kann zu Reizungen und Entzündungen der Haut in der Genitalregion führen. Schamhaare stabilisieren die Bakterienflora und schützen vor mechanischer Hautreizung. Außerdem unterstützen die Schamhaare den gesunden pH-Wert der Haut. Verzichten Sie auf Intimsprays und Waschlotionen, um die gesunde Scheidenflora zu erhalten. Die in den Lotionen meist enthaltenen Duftstoffe können Unverträglichkeitsreaktionen der Haut auslösen. Bei der Enthaarung könnten Sie vielleicht ein Bikini-Dreieck stehen lassen.
Eine mechanische zu grobe intensive Reinigung der Scheideneingangsregion reizt die Scheidenschleimhäute und belastet zusätzlich die darauf lebenden „guten“ Bakterien. Diese sind mitverantwortlich für die außerordentlich effektive Immunabwehr der Scheidenregion.
Spiralen zur Verhütung machen bei vielen Frauen lokale Schleimhautirritation, und durch die Hormonwirkung werden sie anfälliger für Infektionen. Auch bei Antibabypillen sehen wir diese Nebenwirkung.
Ungesunde Essgewohnheiten, wie z.B. zu viel Zucker und fein raffinierte Mehle, können die Darmflora verändern. Dadurch wird auch die Scheidenflora beeinflusst. Die guten Milchsäurebakterien werden verdrängt, und andere Bakterien können sich ausbreiten.
Wenn die Vulva zur Trockenheit neigt entstehen schneller kleine Risse und Scheuerstellen in der Schleimhaut. Um die Trockenheit zu verhindern reicht es oft, wenn die Frau regelmäßig übt, ihre innere Scheidenmuskulatur zusammenzuziehen. Neben der muskulären Aktivierung und besseren Durchblutung der Schleimhaut signalisiert sie ihrem Körper damit die Bereitschaft zur Sexualität. Die Bildung von Scheidensekret wird so verstärkt.
Wenn die Entzündungen immer wieder kommen oder nach einer Therapie nicht verschwinden
In dieser Situation empfehlen wir unbedingt die Rücksprache und ärztliche Beratung durch eine Ärzt*in Ihres Vertrauens. Störungen des Immunsystems im weitesten Sinne, wie relativ seltene rheumaähnliche Erkrankungen, könnten eine Ursache der Schmerzen sein. Allergische und pseudoallergische Reaktionen auf die lokale Therapie kommen als Ursache ebenso in Betracht wie die globale Schleimhautreaktion bei Nahrungsmittelunverträglichkeiten und Reizdarmbeschwerden. Mit fachlichem Rat vermeiden Sie mögliche Schäden, die durch eine ungezielte oder falsche Selbstbehandlung eintreten könnten.
Selbst bei jungen Frauen lange vor der Menopause kann Hormonmangel zu trockenen und spröden Schleimhäuten in der Vulva und im Scheidenbereich führen. Die modernen, sehr niedrig dosierten Antibabypillen reichen für manche Frauen in der Östrogendosis einfach nicht aus. Außerdem sind sie Vitaminräuber, so dass der Mangel an Mikronährstoffen die Haut leiden lässt. Ähnlich bei den Hormonspiralen, die ja gerade bei zu starken Blutungen gerne eingelegt werden. Die Blutungen werden schwächer, bleiben aus, aber manche Frauen leiden dann doch unter einem Hormonmangel mit daraus resultierenden Vulva- und Scheidenproblemen.
Durch viele Vorbehandlungen, Antibiotika, Fungizide und Desinfektionsmittel wird die natürliche (Schleim)Hautflora zerstört, die über die Mikrobiota des Darmes wiederaufgebaut werden muss. In schweren Fällen reicht es nicht aus, nur die Scheide zu behandeln. Sinnvoller ist es, eine Stuhluntersuchung zu machen und gezielt mit den fehlenden Probiotika zu therapieren, u.a. mit Laktobazillen, die auch H2O2 produzieren, um die konkurrierende Fehlbesiedelung zu bremsen. Immer wieder wird von überraschenden Heileffekten berichtet, die durch optimierte Ernährung, das Trinken von Kanne Bio Brottrunk® und Sitzbädern mit Kanne Bio Brottrunk® eintreten.
Anhaltender Stress und frühere Traumatisierungen in der Beckenregion können sich in der Vulvodynie zeigen.
2. Vulvodynie – Wechselbeziehungen von Hautreizung und Psyche
Infektionen, Unverträglichkeiten oder Allergien haben wir schon eingangs angesprochen. Wie eine Irritation im Bereich des Schoßes empfunden wird, ist stark von Konditionierungen und Vorerfahrungen abhängig. Angst vor der Wiederkehr einer schmerzhaften Infektion kann die Schmerzwahrnehmung verstärken. Auch wenn psychosomatische Faktoren maßgeblich an der Entwicklung unserer Schmerzempfindungen beteiligt sind: die aktuelle Nichterklärbarkeit einer Schmerzempfindung darf nicht automatisch zum Verdacht einer psychosomatischen Belastung führen.
Wie wir unsere Geschlechtsorgane wahrnehmen ist eng verknüpft mit unserem Selbsterleben, unserem Selbstwertgefühl, unserer Selbstsicherheit. Das Thema der Unreinheit der Frau, das kulturell tief verankert ist, spielt dabei eine wichtige Rolle. Die körperlichen und seelischen Veränderungen in der Pubertät zu bewältigen ist schon Herausfordernd genug. Jetzt kommt noch die unterschwellige Drohung der peinlichen „Unreinheit“ hinzu, die kommerziell ausgenutzt und verstärkt wird. Von Anfang an werden jungen Mädchen und jungen Frauen Slipeinlagen mit Duftstoffen angeboten. Das signalisiert ja, dass die Mädchen „untenherum“ schlecht riechen und sich mit ihrem Slip vor dem eigenen Schoß schützen müssen. Die nächsten logischen Schritte sind die Anwendung von Intimsprays, die die Schleimhäute irritieren können, und die Haarentfernung wie vor einer Operation. Textilien, die keine Feuchtigkeit aufnehmen oder abgeben können, die noch Appreturen enthalten und vielleicht sogar scheuern, geben der Haut den Rest.
Bei den jetzt entstehenden leichteren Reizungen der Haut lindern häufig direkt Sitzbäder mit gerbstoffhaltigen Lösungen wie Tannolact. Danach wird es Zeit, sich in aller Ruhe zu überlegen in welchem Zusammenhängen die Missempfindungen entstanden sind, bevor die Spirale aus Angst und Schmerz beginnt: „Habe ich eine neue Lotion verwendet? War der neue Slip vielleicht nicht zuvor in der Wäsche? Habe ich nach dem Geschlechtsverkehr erst sehr viel später Wasser gelassen?“
Die häufige Verordnung von Psychopharmaka bei einer nichtinfektiösen Vulvodynie weist auf die Bedeutung des Selbsterlebens und der Selbstwahrnehmung für die Entwicklung der Vulvodynie hin. Lange vor solchen Medikamenten schaffen die eigene Ursachenforschung und Selbsthilfemaßnahmen, wie die Sitzbäder, Gelassenheit und Selbstvertrauen in die eigenen Bewältigungsfähigkeiten. Wir möchten alle Frauen ermutigen, ihre Wahrnehmung und ihre eigenen Grenzen zu respektieren. Eine achtsame Selbst-Behandlung schafft den Raum, sich angstfrei zu erleben, sich zu erholen und gleichzeitig die Eigenregulation anzuregen.
Es gibt weitere funktionelle Auslöser von Beschwerden, die sich nicht durch Laborwerte oder bildgebende Verfahren abklären lassen. Alle nachfolgend genannten Beschwerdeursachen können von ausgebildeten Therapeutinnen und teilweise in Eigenregie behandelt werden. Genauere Anleitungen für die Selbstbehandlung finden Sie in unserem Buch „Einfach Frau sein – genussvoll leben ohne Schmerz“.
3. Vulvodynie – Schmerzausstrahlung durch Bänder des Beckenrings
Irritationen der Faszien zwischen Schambein, Blase und Eileitern können ausstrahlende Schmerzen in die Schamlippen und die Klitoris auslösen. Stress in den Lig. iliolumbalia, sakrotuberalia und sakrospinalia führt zu dumpfen bis stechenden Schmerzen im ganzen Beckenboden mit Ausstrahlungen bis in die Beine.
Selbstbehandlung
Wenn Sie schmerzhafte Zonen auf dem Schambein, am Oberrand oder hinter dem Schambein ertasten können, lohnt sich der Versuch einer einfachen Selbstbehandlung.

Ertasten des Schmerzpunktes

Entlastung der Schmerzzone
Technik a: Sie ertasten den Schmerzpunkt, legen sich auf diese Seite und lassen das Knie des angewinkelten Beines der Gegenseite nach unten sinken. Die Position variieren, bis sich der Schmerz am Tastpunkt reduziert.
Technik b: Sie liegen mit nicht ganz geschlossenen Beinen auf dem Rücken und haben etwa auf Kniehöhe einen Gürtel enganliegend befestigt. Unter Tastkontrolle der Schmerzpunkte spreizen Sie weich die Knie gegen den Gürtel. Wenn der Schmerz dabei verschwindet, verweilen Sie so ein paar Atemzüge lang. Wenn sich nichts ändert, können Sie die Beine schrittweise soweit aufstellen, bis eine Linderung eintritt.

Isometrische Behandlung 1

Isometrische Behandlung 2
Technik c: Gelegentlich müssen Sie genau umgekehrt vorgehen. Dieses Mal legen Sie ein straffes Kissen, einen Ball oder Ähnliches zwischen die Knie und pressen diese mit zunehmender Kraft zusammen. Falls Ihre Schmerzen jetzt weniger werden wenden Sie diese Technik an.
Wenn die Selbstbehandlung nicht ausreichend ist, suchen Sie sich eine Therapeut*in, die entlastende und anregende Behandlungen der Bänder und des Beckenbodens vornehmen kann.
4. Vulvodynie – Schmerzen nach Operationen und Verletzungen
- Operationen an der Gebärmutter, den Eierstöcken, den Eileitern und Kaiserschnitte können wegen der oben genannten Bänder oder Verletzungen von Nerven Mitauslöser einer Vulvodynie sein.
- Ein Beispiel sind Leistenbruchoperationen mit Einbau eines Netzes. Sie können Schmerzen mit Ausstrahlung in die Leiste und in die Schamlippen verursachen.
- Dammrisse und Dammschnitte führen manchmal durch Nervenverletzungen zu anfänglicher Taubheit, die später in Missempfindungen am Scheideneingang umschlagen.
- Eine Komplikation der rein kosmetischen gewünschten Operationen an den Schamlippen sind Missempfindungen und Trockenheit in der Vulva.
- Gefügestörungen des Beckenrings durch Geburten, Steißbein- und Beckenprellungen lösen Beschwerden im Bereich des Beckenbodens aus und können manuell ortho-bionomisch behandelt werden.
Selbstbehandlung der äußerlich zugänglichen Narben
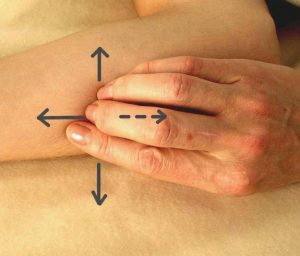
Schema Narbenbehandlung am Unterarm
Verschieben Sie weich die Narbe in kleinen Abschnitten jeweils in unterschiedliche Richtungen. Die angenehmste Richtung halten Sie einige Atemzüge lang und kehren dann in die Ausgangslage zurück zur erneuten Prüfung. Jede Position wird so lange gehalten, wie es sich interessant anfühlt.
5. Posttraumatische Vulvodynie
Sexuelle Übergriffe, Grenzverletzungen, rigide moralische Normen, die die sexuelle Entfaltung einschränken, abgespeicherte Erfahrungen aus der eigenen Geburt und beim Gebären eigener Kinder sind weitere Mit-Auslöser der Vulvodynie. Die hier eher nebenbei genannten rigiden Normen stellen eine größere Belastung dar, als es sich viele vorstellen.

 Stress durch strenge moralische Erziehungsnormen kann im Gespräch und durch gute Aufklärungsbücher wie „Make love“ oder „Make more love“ reduziert werden. Wir empfehlen unseren Patientinnen die liebevoll-achtsame erotische Selbststimulation in einem geschützten Setting. Eine unserer jungen Patientinnen konnte immer nur in der ersten Verliebtheitsphase eine beglückende Sexualität mit ihrem Partner leben. Sobald der Alltag einkehrte und die Glückshormone sich normalisierten wurde der Beischlaf zunehmend schmerzhaft. Ihr Partner brachte den entscheidenden Hinweis. Die junge Frau war extrem schamhaft und wagte es nie, sich nackt vor ihrem Geliebten zu zeigen. Nach liebevoll positiver Aufklärung und Ermunterung zur Sexualität mit sich selbst durch ihre Therapeutin legte die junge Frau langsam ihre Scheu und inneren Normen ab und konnte schmerzfrei befriedigend mit ihrem Freund zusammen sein.
Stress durch strenge moralische Erziehungsnormen kann im Gespräch und durch gute Aufklärungsbücher wie „Make love“ oder „Make more love“ reduziert werden. Wir empfehlen unseren Patientinnen die liebevoll-achtsame erotische Selbststimulation in einem geschützten Setting. Eine unserer jungen Patientinnen konnte immer nur in der ersten Verliebtheitsphase eine beglückende Sexualität mit ihrem Partner leben. Sobald der Alltag einkehrte und die Glückshormone sich normalisierten wurde der Beischlaf zunehmend schmerzhaft. Ihr Partner brachte den entscheidenden Hinweis. Die junge Frau war extrem schamhaft und wagte es nie, sich nackt vor ihrem Geliebten zu zeigen. Nach liebevoll positiver Aufklärung und Ermunterung zur Sexualität mit sich selbst durch ihre Therapeutin legte die junge Frau langsam ihre Scheu und inneren Normen ab und konnte schmerzfrei befriedigend mit ihrem Freund zusammen sein.
Traumabehandlung
Bei der traumabedingten Vulvodynie durch schwerwiegende Traumaerfahrung empfiehlt es sich anfangs eine Traumatherapeutin und schon sehr früh eine erfahrene Therapeutin einzubeziehen, die Ihnen auch Selbstbehandlungstechniken zeigen wird. Dazu gehören die oben beschriebene Narbenbehandlung, das Training der Muskulatur am Scheideneingang (siehe „Einfach Frau sein“). Lassen Sie sich von niemandem erzählen, dass ein früher Missbrauch ein unabänderliches Schicksal für Sie bedeutet. Sicher können wir nichts ungeschehen machen. Mit entsprechender Hilfe und Geduld können Sie aber ein großes Stück freier werden von den Folgen der schrecklichen Erlebnisse.
6. Pseudo-„Vulvodynie“ durch sozialen Perfektionsdruck
Eltern sollten kritisch die Schilderungen ihrer heranwachsenden Töchter hinterfragen, die plötzlich über Schmerzen in den Schamlippen beim Fahrradfahren oder beim Reiten klagen. Die Veränderungen des äußeren Genitale in der Pubertät, vor allem das Wachsen der inneren Schamlippen, verunsichern die Mädchen. Unter dem Druck der Anforderung der kosmetischen Selbstoptimierung in den sozialen Medien finden sie die Veränderung ihres Körpers hässlich, ohne zu wissen, dass alle anderen Altersgenossinnen ähnliche Veränderungen erleben. Rein kosmetische Eingriffe an der Vulva sind mittlerweile ein Massenphänomen mit dem Risiko erheblicher Gefühlsstörungen geworden. Das Wegschneiden zeigt die Kraft der Unsicherheiten und Ängste und beseitigt diese Gefühle keineswegs.
Ausblick
Wir sind bereits auf die Bedeutung des Selbsterlebens und der Selbstwahrnehmung für die Entwicklung der Vulvodynie eingegangen. Wenn Sie Hilfe durch Dritte brauchen ist ein ressourcenbetonender Behandlungsansatz wie die Ortho-Bionomy® besonders vielversprechend. Hier wird der Körper sowohl in seiner Funktion als auch in seinem emotionalen Selbsterleben mit einbezogen. Ressourcenorientierung im Alltag bedeutet, dass Sie Ihre eigenen Wahrnehmungen ernst nehmen, auf frühe Signale achten und sich die Zeit nehmen, Abhilfen zu schaffen, auch wenn es aus unzählbaren besten Gründen gerade „nicht so geschickt“ ist.
Falls Sie eine wohltuende therapeutische Hilfe in Anspruch nehmen möchten, empfehlen wir prinzipiell erst einmal eine Probestunde bei der Therapeut*in Ihrer Wahl ausmachen, um zu spüren, ob Sie mit diesem Menschen zusammen arbeiten möchte. Wenn die Chemie nicht stimmt, nützen gerade bei der funktionellen Vulvodynie auch die besten Techniken nur wenig.
In der Ortho-Bionomy® arbeiten wir – ob als Therapeut*in oder in der Selbstbehandlung –immer mit dem Menschen, nicht am Menschen, mit uns und nicht an uns. Darum betone ich immer wieder die Bedeutung und den Wert der respektvollen Zusammenarbeit von Patientin und Theraeut*in, unabhängig davon, welche Therapierichtung Sie wählen.
Über die Autoren
 Michaela Wiese arbeitete als Diplomsozialarbeiterin viele Jahre therapeutisch und pädagogisch mit Menschen mit somatopsychisch und psychosozial verursachten Krankheiten und Beschwerden. Besonderen Raum nahmen traumatisierte Mädchen und Frauen ein. 1994 gründete sie mit ihrem Mann das Deutsche Institut für Ortho-Bionomy® und arbeitet mit ihm in einer Praxisgemeinschaft. Michaela Wiese integrierte die Traumatherapie und die bewusste Einbeziehung somatopsychischer Interaktionen in die Ortho-Bionomy®. Neben der Leitung des Instituts ist sie als Ausbilderin und als Fachautorin tätig.
Michaela Wiese arbeitete als Diplomsozialarbeiterin viele Jahre therapeutisch und pädagogisch mit Menschen mit somatopsychisch und psychosozial verursachten Krankheiten und Beschwerden. Besonderen Raum nahmen traumatisierte Mädchen und Frauen ein. 1994 gründete sie mit ihrem Mann das Deutsche Institut für Ortho-Bionomy® und arbeitet mit ihm in einer Praxisgemeinschaft. Michaela Wiese integrierte die Traumatherapie und die bewusste Einbeziehung somatopsychischer Interaktionen in die Ortho-Bionomy®. Neben der Leitung des Instituts ist sie als Ausbilderin und als Fachautorin tätig.
Dr. med. Klaus G. Weber, ist Allgemeinarzt mit den Schwerpunkten Ortho-Bionomy®, Naturheilverfahren und Homöopathie. Nach der Facharztausbildung in eigener Praxis niedergelassen engagierte er sich zwei Jahrzehnte bundesweit als Leiter ärztlicher Weiter- und Fortbildungen in Naturheilverfahren. Neben der Praxistätigkeit ist er zusammen mit seiner Frau Leiter und Ausbilder am Deutschen Institut für Ortho-Bionomy® und Fachautor.
Kontakt
Deutsches Institut für
Ortho-Bionomy®
Michaela Wiese-Weber und
Dr. Klaus G. Weber
Metzelplatz 5
72108 Rottenburg
Tel. Praxis 07472-442205 Institutsleitung 07472-24796
Mail: wiese.weber@t-online.de
Auf der Homepage des Deutschen Instituts für Ortho-Bionomy® finden Sie eine Therapeutenliste und Seminarangebote.
Kommentar der Redaktion
Einfach Frau sein – genussvoll leben ohne Schmerz
 Vor drei Monaten konnten Sie bereits einen Artikel der Therapeutin Wiese und des Arztes Dr. Weber über Ortho-Bionomy® in diesem Webmagazin lesen. Sie hatten ihre Methode in einem lesenswerten Buch vorgestellt und sich in dem Artikel für Netzwerk Frauengesundheit auf die Darstellung der Schmerzprobleme nach Geburten beschränkt. Als ich mich in das Buch vertiefte, musste ich immer wieder an die vielen Anfragen und Kommentare denken, die meine Leserinnen zu Vulva- und Scheidenbeschwerden stellen. Der Artikel über die Vulvodynie, der vor 6 Jahren erstmals erschien, ist immer noch hochaktuell, und, leider, werden die Patientinnen mit ihren Ängsten und Beschwerden immer noch in vielen Praxen allein gelassen. Dabei könnte jeder von ihnen so gut geholfen werden! Heute wissen wir, dass eine gesunde Scheidenflora und schmerzlose Vulva in engem Zusammenhang zu einem gesunden Darm stehen, dass das hormonelle Gleichgewicht stabil sein muss, dass die Intim- und Monatshygiene klug angewendet werden müssen. Die Psyche spielt bei allen Schmerzerkrankungen eine Rolle, das heißt aber nicht, dass eine Frau mit Vulvodynie Psychopharmaka braucht. Häufig handelt es sich bei Vulvodynie um Nervenschmerzen, die mit der hier vorgestellten Methode gut beherrschbar sind. Von einem Kollegen, der eine hervorragender Neuraltherapeut ist, erfuhr ich, dass er gerade eine Studie gemacht hat, in der er zeigen konnte, dass von 40 Frauen mit Vulvodynie 80% durch Neuraltherapie dauerhaft schmerzfrei geworden sind. Wenn Sie vermuten, dass Sie unter Vulvodynie leiden könnten, geben Sie nicht auf, finden Sie heraus, wo die Ursachen liegen könnten, und suchen Sie sich eine verständnisvolle TherapeutIn.
Vor drei Monaten konnten Sie bereits einen Artikel der Therapeutin Wiese und des Arztes Dr. Weber über Ortho-Bionomy® in diesem Webmagazin lesen. Sie hatten ihre Methode in einem lesenswerten Buch vorgestellt und sich in dem Artikel für Netzwerk Frauengesundheit auf die Darstellung der Schmerzprobleme nach Geburten beschränkt. Als ich mich in das Buch vertiefte, musste ich immer wieder an die vielen Anfragen und Kommentare denken, die meine Leserinnen zu Vulva- und Scheidenbeschwerden stellen. Der Artikel über die Vulvodynie, der vor 6 Jahren erstmals erschien, ist immer noch hochaktuell, und, leider, werden die Patientinnen mit ihren Ängsten und Beschwerden immer noch in vielen Praxen allein gelassen. Dabei könnte jeder von ihnen so gut geholfen werden! Heute wissen wir, dass eine gesunde Scheidenflora und schmerzlose Vulva in engem Zusammenhang zu einem gesunden Darm stehen, dass das hormonelle Gleichgewicht stabil sein muss, dass die Intim- und Monatshygiene klug angewendet werden müssen. Die Psyche spielt bei allen Schmerzerkrankungen eine Rolle, das heißt aber nicht, dass eine Frau mit Vulvodynie Psychopharmaka braucht. Häufig handelt es sich bei Vulvodynie um Nervenschmerzen, die mit der hier vorgestellten Methode gut beherrschbar sind. Von einem Kollegen, der eine hervorragender Neuraltherapeut ist, erfuhr ich, dass er gerade eine Studie gemacht hat, in der er zeigen konnte, dass von 40 Frauen mit Vulvodynie 80% durch Neuraltherapie dauerhaft schmerzfrei geworden sind. Wenn Sie vermuten, dass Sie unter Vulvodynie leiden könnten, geben Sie nicht auf, finden Sie heraus, wo die Ursachen liegen könnten, und suchen Sie sich eine verständnisvolle TherapeutIn.


 Netzwerk Frauengesundheit
Netzwerk Frauengesundheit





Sehr geehrte Frau Prof. Gerhard,
bei mir wurde eine Vulvodynie diagnostiziert. Jetzt habe ich eine Ärztin gefunden die mit Neuraltherapie behandelt, also Injektionen in die Vulva mit Lidocain spritzt.
Mein Problem ist: Die Kosten dafür sind nicht gerade gering. Erstgespräch inkl. Untersuchung 165,00 €, jede weitere Behandlung 90,00 € oder mehr. Falls man auf die Behandlung Schmerzen bekommt fallen natürlich weitere Kosten an usw. Meine Frage: Haben Sie bzgl. dieser Behandlungsmethode weiterführende Kenntnisse?
Liebe Regina,
ein bekannter Frauenarzt und Neuraltherapeut hat diese Methode bei Vulvodynie entwickelt und damit sehr gute Erfahrungen gemacht, die er auch publiziert hat, kann ich deshalb nur empfehlen. Viel Erfolg!
Sehr geehrte Frau Prof. Gerhard,
vielen Dank für die Rückantwort.
Injektionen direkt in die Vulva zu bekommen, mit dem Hinweis, dass die Wirkung nur zwei Stunden anhält, hat mich gegenüber dieser Methode etwas skeptisch gestimmt. Ich freue mich, wenn Sie mir den Titel der Publikation mitteilen dürfen.
Danke.
Liebe Regina,
hierbei handelt es sich um Neuraltherapie. Wegen der aktuellen Literatur wenden Sie sich am besten an Dr. Stefan Weinschenk in Karlsruhe. lG
Hallo Frau Prof. Dr. Gerhard,
erst einmal wünsche ich Ihnen ein gutes neues Jahr!
Wir waren schon einmal in Kontakt. Ihre Tipps haben mir damals eine Weile weitergeholfen. Nun stehe ich leider wieder am Anfang.
Im Herbst 2020 wurde bei mir eine Ausschabung wegen einer Fehlgeburt gemacht. Seitdem habe ich wiederkehrende Schmerzen am Schambein. Nach 2 Pilzinfektionen hintereinander blieb mir ein Jucken und Brennen in der Scheide. Die Abstriche waren in Ordnung. Eine Hautärztin stellte bei mir die Verdachtsdiagnose Vulvodynie, sagte aber auch, die Probleme bestünden nur in meinem Kopf, da könne man nichts machen.
Mein damaliger Frauenarzt sagte mir nur, eine Vulvodynie gibt es gar nicht. Ich bin zu einer anderen Frauenärztin gegangen, die sich laut ihrer Homepage mit Vulvodynie auskennt. Diese sagte zu mir, die einzige Ursache für Vulvodynie sei Hormonmangel, den ich jedoch nicht hätte, da meine Vulva feucht und mein Zyklus relativ regelmäßig sei.
Im Januar 2021 hatte ich einen Bandscheibenvorfall in der Lendenwirbelsäule, der mit Cortisonspritzen unter CT-Kontrolle, Physikalischer Therapie und Physiotherapie behandelt wurde. In dieser Zeit habe ich mich nicht um die Vulvodynie- und Schambeinbeschwerden gekümmert.
Im Sommer habe ich erneut die Frauenärztin gewechselt. Sie machte einen Therapieversuch mit Ovestincreme. Diese brennt bei mir jedoch nur.
Meine letzten Zyklen waren weit über 30 Tage lang. Ich vermute, dass ich nun in die Wechseljahre komme. Ich bin auch schon 46 Jahre alt.
Mit meinen Beschwerden am Schambein – Stechen und Brennen hauptsächlich am linken Schambeinast – war ich bereits bei zwei Orthopäden. Sie machten keinerlei Untersuchung, sondern sagten, es sei eine Zerrung, die von selber wieder verschwinden würde. Nach einer Weile verschwanden die Beschwerden – um dann wiederzukommen. Ich mag deswegen eigentlich nicht mehr zum Orthopäden.
Derzeit habe ich neben Brennen in der Scheide Stechen am rechten Schambeinast und hinten links am Schambein. Vor allem ein Punkt sticht, dieser Punkt „wandert“ aber etwas. Beim Gehen und Radfahren werden meine Beschwerden vorübergehend besser. Sitzen dagegen ist sehr unangenehm. Ich habe mich deswegen an eine Osteopathin gewandt. Leider habe ich erst Ende Februar einen Termin bekommen.
Ich bin nun sehr verzweifelt und weiß bald nicht mehr weiter. Meine Lebensqualität ist natürlich stark eingeschränkt.
Haben Sie eventuell noch Ratschläge für mich?
Viele Grüße
Scarlett
Liebe Scarlett,
So wie man Läuse und Flöhe haben kann, liegen bei Ihnen sicher auch mindestens zwei Ursachen für die Beschwerden vor. Trockene Scheide ist die eine Sache, Schambeinschmerzen die andere. Ihre Frauenärztin sollte feststellen können, ob ein Hormonmangel besteht. Es gibt durchaus Alternativen zu Ovestincreme! Haben Sie schon mal die Selbstbehandlung mit Druck auf die schmerzenden Punkte, wie im Artikel angegeben, ausprobiert? Sonst können Sie über e-amil info@ortho-bionomy.de eine Therapeutenliste anfordern. Alles Gute!
Hallo Frau Prof. Dr. Gerhard,
ihr Rat wäre mir sehr wichtig, nachdem wir schon einmal Kontakt hatten.
Es ist nun so, dass ich ein krampfhaftes Brennen in der Scheide fühle, sobald ich im Unterbauch auf meine Blase drücke, auch ohne dies, aber damit wird es schlimmer. Nun könnte man denken, ich solle es doch einfach lassen, aber meine Tochter setzt sich eben mal auf mich und auch bei bestimmten Bewegungen oder beim Verkehr tut es weh. Infekte und Entzündungen sind ausgeschlossen – mehrfach. Ich habe Angst vor einer interstititiellen Zystitis, allerdings keine meine Urologin nicht finden, was darauf schließt. Auf Toilette muss ich nur selten. Was kann das wohl sein ? Verspannungen ? Ich habe so eine Angst krank zu sein und für immer mit diesen Schmerzen leben zu müssen.
Danke für das Lesen
.
Ganz herzliche Grüße,
Kara
Liebe Kara,
es kann gut sein, dass das Verspannungen sind. Haben Sie mal die Selbstbehandlung versucht? Sonst wenden sie sich doch mal an das Deutsche Institut für Ortho-Bionomy®, wie im Text angegeben. Alles Gute!
Hallo, inwieweit ist der Unterschied zwischen Vulvodynie und Lichen sclerosus u definieren, beides scheinen oft und längere Entzündungen voraus zugehen.
Vielen lieben Dank für eine Aufklärung.
Liebe Sabine,
Lichen sclerosus ist eine Autoimmunerkrankung, die sich an der Vulva manifestiert. Die Vulvodynie bedeutet einfach nur chronische Schmerzen im Vulvabereich und hat viele verschiedene Ursachen, wie im Text oder in meinem Buch Frauengesundheit ausgeführt. LG
Hallo, auch ich vermute, dass ich an Vulvodynie leide. Seit 2 Monaten spüre ich ein ununterbrochenes Brennen an/in der Scheide, und an der Harnröhre. Außerdem hab ich Symptome einer Reizblase, mit ständigem Harndrang.
Im Urin wurden mal Bakterien gefunden, mal nicht. Es erfolgte eine zweimalige Behandlung mit Nitrofurantoin, die keinerlei Besserung brachte.
Mehrere Besuche bei der Gyn brachten kein Ergebnis, die Vaginalschleimhaut sieht optisch gut aus, der Abstrich brachte zwar eine (massenhafte) Besiedlung mit E. Coli zu Tage, die aber wohl nicht ursächlich für die dauerhaften Beschwerden seien bzw nicht mit Antibiotika behandelt werden sollen.
Ich nehme seit vielen Wochen Omni-biotic ein, sowie D Mannose, aber alles hilft nicht.
Ich bin mittlerweile sehr verzweifelt und immer wieder krank geschrieben, weil ich durch die Schmerzen nicht lange sitzen kann, sehr schlecht schlafe etc.
Ich befinde mich mit 46 in den Wechseljahren und habe meine Gyn um einen Hormonstatus gebeten. Ergebnis steht noch aus.
Ich beachte alle Verhaltensweisen wie Intimpflege nur mit Wasser, nahm nie die Pille, trage weite Kleidung usw.
Mittlerweile muss ich immer öfter Schmerzmittel nehmen.
Ich versuche es mit moderaten Sport und Yoga/Stretching.
Ich hab lange Zeit Multigyn Präparate angewandt, mittlerweile bringen die nicht mehr. Vulniphanzäpfchen sind noch am angenehmsten, können das Brennen aber auch nicht nehmen.
Bei einer Heilpraktikerin bin ich auch, die Akupunktur anbietet.
Was kann ich noch tun, um eine Linderung zu erfahren? Ich leide wirklich enorm.
Liebe Sue46,
Sie sollten auf jeden Fall mal den Stuhl richtig untersuchen lassen, außerdem gibt es von Omnibiotic verschiedene Kombinationen. Offenbar braucht Ihr Darm noch etwas anderes. Kann auch gut sein, dass ein Östrogenmangel mitspielt, aber das lassen Sie ja gerade schon überprüfen. Bioidentische Estriolcreme ist bzgl. Brustkrebsrisiko ungefährlich, wäre sicher einen Versuch wert. Schließlich gibt es noch die Aromatherapie. LG
Sehr geehrte Frau Gerhard,
ich bin mir unsicher, unter welchen Artikel ich meinen Kommentar setzen soll, denn es ist von allem etwas dabei.. Im Februar bekam ich die Weißheitszähne gezogen und musste Antibiotikum nehmen. In Folge dessen bekam ich eine Pilzinfektion, diese war gefolgt von mehreren Blasenentzündungen, die wiederum mit Antibiotka behandelt werden mussten und wieder Pilzinfektionen zur Folge hatten. Meine Haut war gereizt, rot und brannte. Meine Frauenärztin empfahl mir nichts zu tun und sie einfach zu pflegen zum Beispiel mit Kokosöl oder Deumavan. Das tat ich. Nun bekam ich allerdings überall offene Stellen, die sehr schmerzhaft waren und anschwollen. Nach mehreren Arztbesuchen kam nichts raus. Als ich dann endlich in die Notaufnahme ging wurde mir Genitalherpes diagnostiziert. Mit diesem hatte ich über drei Monate zu kämpfen und er wurde begleitet von Pilzinfektionen. In der Zeit nahm ich Aciclovir und bekam einmal Fluconazol verschrieben. Der Herpes ist nun verschwunden, meine Haut auch schon verheilt auch, wenn sie ab und zu noch sehr kribbelt. In der Zeit ging es mir sehr schlecht. Ich war traurig, fühlte mich so, als würde etwas falsch sein und ich hatte Angst dass ich nie wieder eine normale Sexualität haben kann. Nach dem Herpes bekam ich allerdings immer wiederkehrende sich abwechselnde bakterielle und Pilzinfektionen. Ich bekam mehrfach Fluomizin und Pilzmittel verschrieben. Seit dem nehme ich auch Gnyoflor. Meine Beschwerden gingen allerdings überhaupt nicht weg und meine Frauenärztin erkannte, dass ich einen Pilz hatte, den man nie so richtig sehen konnte. Alle Cremes brannten wie Feuer. Seit 4 Wochen bekomme ich Fluconazol als Erhaltungstherapie. Seit dem haben sich zumindest die Pilzbeschwerden verbessert. Letzte woche war ich erneut beim Frauenarzt um alles nocheinmal kontorllieren zu lassen. Die Ärztin sagte mir, es sehe alles noch immer nicht so gut aus und meine Haut sei sowohl in der Scheide als auch außen noch sehr gereizt. Außerdem seien noch immer ein paar Leukozyten unter dem Abstrich erkennbar. Für mich fühlt es sich auch noch nicht normal an. Die Haut reißt schnell ein und juckt, brennt und kribbelt ab und zu. Ich soll nun erstmal nichts tun und dann wird geschaut, ob es besser wird. Dazu kommt dass ich nicht einmal ein Tamopon oder eine Menstruationstasse einführen kann, weil alles so eng ist. Seit einem Monat mache ich eine Darmsanierung. zuvor hatte ich regelmäßg KanneBrotTrunk getrunken. Alle sagen mir ich soll geduldig sein und es wird irgendwann weg gehen. Aber es fällt mir sehr schwer daran zu glauben.
Ist es normal, dass es so lange dauert bis sich die Schleimhaut wieder aufgebaut hat und alles abgeheilt ist?
Ich würde gerne noch mehr tun können, um alles zu beschleunigen. Allerdings Verhüte ich nur mit Kondom, rauche und trinke nicht, treibe sport und ernähre mich sehr gesund. Gibt es irgendetwas, was wir übersehen haben könnten?
Ich würde mich so freuen, wenn mein Partner und ich irgendwann wieder wie vorher Geschlechtsverkehr haben könnten oder uns überhaupt berühren könnten oder ich einfach mit dem Fahrrad einkaufen fahren kann.
Viele Grüße und Danke für diese tolle Webseite.
Liebe Ella,
das ist wirklich sehr hartnäckig! Es kann sein, dass Ihr immunsystem zu sehr geschwächt ist, Sie vielleicht zu viel Sport machen und zu gesund essen. Zur Pflege der Haut ganz wichtig sind die Omega-3-Fettsäuren aus Fisch oder Algenöl (bspw. von Norsan), Vitamin D, Zink und B-Vitamine. Wenn Sie eine Darmsanierung machen, brauchen Sie noch etwas Geduld. Vielleicht kann der Darm sich so schlecht erholen, weil Sie Nahrungsmittelunverträglichkeiten haben, bspw. Gluten oder Laktose. Vielleicht müssen Sie auch mal Ihren Schlafplatz prüfen lassen, denn wenn der gestört sein sollte, kann sich der Körper nachts nicht erholen und das Immunsystem bleibt geschwächt. Recht gute Besserung!
Auch von mir ein großes Danke ,viel zulange dauert es bis Vulvodynie adäquat behandelt wird .
Frauen finden auf “ Netzwerk Vulvodynie.ch “ viel Information und Hilfe .
Als betroffene und nun endlich schmerzfreie Frau schätze ich so tolle Artikel sehr.
Vulvodynie sollte in der Bevölkerung viel mehr bekannt sein, um die langen tragischen Schicksale zu verhindern. Leider ist Scham noch immer Grund das zulange gewartet wird und manche Ärzte stellen Betroffene in ein Eck wo diese nicht hingehören.
Umso wichtiger sind solche Artikel DANKE !!!!
Vielen Dank für diesen Artikel, ich habe heute die Diagnose Vulvodynie in einer uniklinik bekommen und bin danach ziemlich geschockt nach Hause gefahren. Der Arzt meinte nur, dass man da nichts machen kann, es keine Therapie gibt, es nicht heilbar ist. Deswegen war der Artikel hier recht hilfreich.
Im letzten Jahr bin ich wiederholt mit Kortison, Pilzmittel, Antibiotika, Hormoncreme behandelt worden. Inzwischen ist es so, dass alles brennt, das in diesen Bereich kommt. Jetzt habe ich acht Wochen lang gar nichts gemacht und es wird leider trotzdem nicht besser…
Das erstemal trat das Gefühl nach einem längeren schweißtreibenden Lauf auf (bin bzw. war Langstreckenläuferin). Inzwischen ist klar, daß ich wohl eine Allergie auf Duftstoffe und Chlorhexidin habe, das in einigen Salben drin war. Ich dachte deshalb, daß ich eine irritative Dermatitis habe, dass alles zuviel des Guten war. Heute hieß es dann, daß man nichts sieht und dass es deshalb Vulvodynie sein muss, weil es sonst besser geworden wäre. Jetzt bin ich total verunsichert und weiß nicht so richtig weiter… Deshalb danke für die Infos.
Liebe Anja,
auf jeden Fall nicht aufgeben! Colostrum kann dabei helfen, die überstrapazierte Schleimhaut zu regenerieren. Einfaches Mandelöl, Aromatherapie, am besten nach Aromatogramm-Austestung, Entspannungsmethoden, Darmbehandlung, damit gute Milchsäurebakterien wieder in die Scheide einwandern können. Gute Besserung und viel Erfolg!
Guten Tag,
Wie sind sie schmerzfrei geworden?
Habe schon etliche Odysseen durch, und nichts hat geholfen.
Danke
Lg
Vielen Dank für den schönen Artikel und die Buchempfehlung. Sie sprechen mir aus der Seele. Es ist so wichtig, dass Mädchen und Frauen mit Beschwerden im Intimbereich einen Ansprechpartner haben, von dem sie ernst genommen werden. Es ist vor allem wichtig, dass sie auch psychisch begleitet werden. Leider gibt es immer noch Mediziner, die als erstes daran denken, Nervenleitungen zu durchtrennen als die Patientin zu einer Kollegin zu überweisen, die einen ganz anderen Blick auf die Sache wirft. Und diese Änderung der Blickrichtung ist meiner Erfahrung nach sehr erfolgversprechend.
Vielen Dank für Ihren freundlichen Kommentar – wir freuen uns immer wieder Patientinnen mit unterschiedlichsten Beschwerden und Themen begleiten zu dürfen.
Vielen lieben Dank für diesen wunderbaren Artikel!
Er hat mir wirklich Mut gemacht.
Vor kurzem habe ich von meiner Frauenärztin die Diagnose Vulvodynie bekommen. Weiter behandeln kann sie mich scheinbar nicht, da sie sich mit dem Krankheitsbild nicht auskennt. Das finde ich sehr frustrierend.
Ich hatte im Sommer eine Blasenentzündung, die mit Antibiotikum behandelt wurde. Da sie scheinbar nie richtig ausheilte, obwohl keine Keime nachweisbar waren, bekam ich immer weiter Antibiotika verschrieben. Danach hatte ich eine Pilzinfektion und habe zwei Wochen Fluconazol eingenommen. Nun habe ich ein permanentes Brennen in der Scheide und meine ganze Vulva ist extrem überempfindlich.
Inzwischen bin ich bei einer Osteopathin und einer Heilpraktikerin und mache viel Yoga.
Für Tipps, was ich selbst noch zu Hause dagegen tun kann, wäre ich unglaublich dankbar!!!
Liebe Anne,
ich denke mal, dass Ihre Heilpraktikerin sicher den Darm mitbehandelt. Auch mit Kanne Brottrunk können Sie sich selber helfen. Colostrum kann das Immunsystem stärken und auch die empfindliche Schleimhaut regenerieren. Viel Erfolg!