Progesteronmangel ist Ursache für viele Beschwerden von Frauen. Hormonbestimmungen und Ausgleich mit bioidentischem Progesteron bringt Hilfe.
Wenn von Hormonmangel gesprochen wird, denkt frau zunächst an Estrogen, das Hormon, das im Wesentlichen in den Eierstöcken produziert wird. Dessen Mangel wird mit Unfruchtbarkeit, Wechseljahresbeschwerden, Osteoporose, Demenz und vielen Befindlichkeitsstörungen in Verbindung gebracht. Dabei gerät leicht in Vergessenheit, dass erst Progesteron, das Gelbkörperhormon, einen normalen Zyklus ermöglicht, eine Schwangerschaft und Wohlbefinden.
Deshalb verwundert es nicht, dass ein Progesteronmangel in vielen Lebensphasen zu Störungen der Gesundheit führen kann. Aber wie kann frau wissen, ob sie einen Progesteronmangel hat? Wie lässt sich ein Gestagenmangel beheben, ohne das empfindliche körpereigene hormonelle Gleichgewicht durcheinander zu bringen?
Netzwerk Frauengesundheit hat eine Frauenärztin befragt, die sich seit vielen Jahren in ihrer Praxis mit der Anwendung von bioidentischem Hormon beschäftigt.
Bedeutung von Progesteron
Interview mit der Frauenärztin Frau Dr. Hildegard Faust-Albrecht
Sie sind eine der wenigen Kolleginnen, die sich mit der Progesterontherapie befassen. Warum ist Progesteron Ihrer Erfahrung nach so wichtig für die Frau? So wichtig, dass es sogar als Hormon der Weisheit gilt?
Progesteron ist ein Steroidhormon mit vielfachen Wirkungen:
- Progesteron ersetzt sich selbst (bei Gelbkörperhormonschwäche, z.B. in der 2. Zyklushälfte und in der Schwangerschaft) – dies ist bisher auch die reguläre schulmedizinisch nachgewiesene Wirkung.
- Progesteron antagonisiert die Wirkung von Östrogenen (z.B. bei Östrogendominanz).
- Progesteron stimuliert die hormonproduzierenden Organe (z.B. Ovarien), diese können dann teilweise schon bei ganz minimal zugeführten Mengen an Progesteron (das nicht zur Substitution im herkömmlichen Sinn verwendet werden kann) wieder selbst alle Hormone (auch Estrogene) bilden, und es resultiert ein normaler Zyklus.
- Progesteron schafft Ausgleich zwischen allen Hormonen, sofern eine Dysbalance festgestellt wird – hierbei werden auch zu hohe Androgene (männliche Hormone) sowie Schilddrüsenfunktionsstörungen positiv beeinflusst.
Funktion von Progesteron
Schon kurz vor dem Eisprung wird im Follikel Progesteron gebildet, um die Gebärmutterschleimhaut für eine Schwangerschaft vorzubereiten. Im Gehirn beeinflusst Progesteron unser Denken und unsere Stimmung. Progesteron hat eine ausgleichende und schlaffördernde Wirkung. Progesteron fördert die Wasserausscheidung, Progesteron hemmt den Knochenabbau und Progesteron soll auch die Faltenbildung verhindern.
Verschiedene Arten von Progesteron
Synthetisch hergestelltes Gestagen ist vorwiegend in der „Pille“ enthalten – hier ist es auch sinnvollerweise einsetzbar, da es den Eisprung unterdrücken soll; es gibt für jedes synthetische Gestagen eine sogenannte Ovulationshemmdosis als Mengenangabe.
Mit Progesteron (dem Hormon der 2. Zyklushälfte aus den Eierstöcken) wird die Fruchtbarkeit eher begünstigt. Es ist nicht als Verhütung zugelassen.
Können Sie den Begriff „bioidentisches“ Progesteron erklären?
Progesteron wird zur Therapie nicht von Menschen gewonnen, so natürlich ist es nun auch wieder nicht! Hierzu wird eine Pflanze aus der Natur (Yamswurzel) benutzt. Aus einem ihrer Inhaltsstoffe, dem Diosgenin, wird durch eine chemische Umwandlung „bioidentisches“ Progesteron hergestellt, d.h. ein Progesteron, dessen Molekülstruktur und Verhalten genauso wie das in den Eierstöcken selbst produzierte Progesteron ist.
Arten der Progesteron-Applikation
Wie kann man bioidentisches Progesteron verabreichen?
Die beste Applikation von bioidentischem Progesteron ist die Gabe über die Haut. Hierbei kann der Körper unter Umgehung des Leberstoffwechsels vorwiegend die Progesterontherapie als Reinform erhalten. Dies geschieht in Form von Progesteroncremes, Progesterongelen oder Progsteron-Vaginal-Kaps/Vaginal-Ovula. Sie müssen, bis auf die Kapseln, immer speziell in einer dafür fachkundigen Apotheke hergestellt werden.
Was hat Sie dazu bewogen, besonders die Progesteron-Verabreichung über die Haut zu propagieren?
Mind. 90 % aller Menschen haben die Möglichkeit, über die Haut (auch Scheidenschleimhaut) Hormone aufzunehmen. Im Gegensatz zur oralen Form fällt hier keine enzymatische Umwandlung, z.B. in Estrogene, durch den Leberstoffwechsel an. Es ist die schonendste Therapie zu Beginn. Auf orale Applikation (in Kapselform) kann als Test während der Therapie immer noch umgestellt werden. Gleichzeitig kann bei oraler Therapie Progesteron nur mit einer fixen Dosis (100 mg oder das mehrfache) zugeführt werden, während für die Therapie über die Haut oftmals schon 20 – 50 mg Progesteron/Tag ausreichen.
Indikationen für die Therapie mit Progesteron
Welchen Frauen empfehlen Sie natürliches Progesteron?
Ich empfehle Progesteron allen Frauen mit Gelbkörperhormonschwäche in der fruchtbaren Phase, mit unregelmäßigen Zyklen und meist starken und schmerzhaften Menstruationsblutungen. Die Progesterontherapie rhythmisiert den Zyklus, nimmt die Beschwerden (auch PMS) und steigert die Fruchtbarkeit.
Zusätzlich empfehle ich Progesteron den Patientinnen, die sich im Übergang zur Menopause (letzte Menses)/Postmenopause befinden und Anzeichen einer Östrogendominanz aufweisen. Die Patientinnen können hierbei auch die klassischen Beschwerden mit Hitzewallungen oder Schlafstörungen haben, für die sonst üblicherweise zumeist vorrangig Estrogene als Therapie eingesetzt wurden.
Symptome der Östrogendominanz
Symptome der Östrogendominanz äußern sich in vielen Bereichen:
- auf körperlicher Ebene klagen die Patientinnen mit Östrogendominanz meist über Schweregefühl in den Beinen und im ganzen Körper (wie vor den Menses früher) sowie Wassereinlagerungen. Diese können bei manchen Patientinnen auch zu höherem Blutdruck führen. Diese Patientinnen haben zumeist in hormonsensiblen Geweben weitere Anzeichen für Östrogendominanz: sie haben häufig Uterusmyome, Uterus (Endometrium)- oder Cervixpolypen, glandulär-zystische Hyperplasie der Gebärmutterschleimhaut (Vorstufe von Gebärmutterschleimhautkrebs), evtl. noch Zysten in den Eierstöcken und ganz häufig Zysten in der Brust. Meistens klagen diese Patientinnen auch über zunehmende Gewichtsprobleme seit der hormonellen Veränderung und registrieren nächtliche Wadenkrämpfe, die nur schwer auf Magnesiumtherapien ansprechen.
- Auf seelischer Ebene fühlen sich manche Frauen mit Östrogendominanz ebenfalls so wie früher vor der Periode: sie werden schnell reizbar und sind launisch, einige bekommen auch Angst- und Panikattacken bei den geringsten Anlässen. Sie sind schnell aus der Balance zu bringen und haben nicht mehr die Ruhe und Stärke wie früher, um in schwierigen Situationen die richtige Entscheidung zu treffen.
Stellenwert der Hormonbestimmung
Muss eine Frau erst Hormonuntersuchungen machen lassen, ehe Sie bioidentisches Progesteron benutzt?
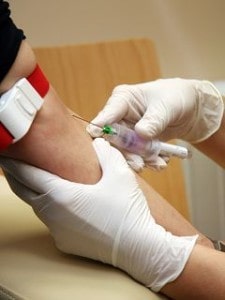
Blutentnahme
Jede Frau sollte vor einer Hormontherapie, auch mit bioidentischem Progesteron, eine genaue Analyse der Hormone erhalten.
Zu welchem Zeitpunkt des Zyklus müssen welche Hormone überprüft werden?
Vor der Menopause sollte die Hormonbestimmung vorwiegend in der Mitte der 2. Zyklushälfte erfolgen.
Ab der Menopause ist der Zeitpunkt unwesentlich – es sollte aber mindestens eine Bestimmung vor der Hormontherapie erfolgen.
Die beste Bestimmung erfolgt aus dem Blut. Im Urin können nur andere Hormone gemessen werden, z.B. das Schwangerschaftshormon HCG. Die Bestimmung aus dem Speichel ist zu störanfällig, es sind hierbei nur wenige Hormone nachweisbar, und es gibt keine Standarttestungen.
Die Tageszeit ist in der Regel unwesentlich, bis auf die Bestimmung von Cortisol, Schilddrüsenhormonen unter Therapie und Prolaktin.
Es sind keine Nüchternkontrollen notwendig, außer man möchte gleichzeitig Insulin bestimmen.
Die folgenden Hormonbestimmungen empfehle ich vor der Therapie:
Bei Frauen, die ihre Periode noch haben, sollten am 2.-5. Zyklustag die Hormone FSH und LH (beides Hypophysenhormone), Estradiol, Estron, DHEAS, Testosteron, SHBG und wenigstens ein Schilddrüsenwert (TSH) gemessen werden.
- Optional auch die Stresshormone (Prolaktin, Cortisol als Tagesprofil),
- Androstendion (bei Androgenisierungserscheinungen) und
- bei Verdacht auf Schilddrüsenfunktionsstörungen die restlichen Schilddrüsenwerte (freies T3, freies T4 sowie evtl. Schilddrüsen-Antikörper).
Bei Frauen mit Eisprung wird in der zweiten Zyklushälfte um den 21. Tag herum Estradiol und Progesteron gemessen.
Müssen auch während der Behandlung Hormonkontrollen gemacht werden?
Es sollte wenigstens eine Hormonkontrolle 4 – 12 Wochen nach Beginn der Hormontherapie erfolgen. Hierbei kann individuell nach anamnestischen Daten gemeinsam mit den Laborwerten die Therapie mit minimalster Dosierung angepasst werden. Auch der interhormonelle Ausgleich (zwischen Androgenen, Estrogenen, Schilddrüsenhormonen, Stoffwechselparametern) wird hierbei kontrolliert.
Progesteron bei verschiedenen Beschwerden und Krankheitsbildern
Können Sie im Folgenden einige Krankheitsbilder und Ihr Vorgehen beschreiben?
Mastopathie und PMS

Mastopathie © fairith – Fotolia.com
Schmerzhafte Brüste, meist vor den Menses reagieren gut auf wenig Progesteroncreme (in der Regel max. 3%ig) oder das fertige Progestogel.
PMS mit Wassereinlagerungen, auch in den Brüsten, Schweregefühl, Reizbarkeit und labiler psychischer Verfassung – zumeist nur in der 2. Zyklushälfte: ¼ bis 2 Hub Progesteroncreme (zumeist 10 %ig)
Zyklusstörungen, Gelbkörperunterfunktion
Zumeist bioidentischer „Ersatz“ von Progesteron in der 2. Zyklushälte durch Cremes oder vaginale Kapseln/Zäpfchen, selten in oraler Form als Progesteron-Kapseln. Bei Patientinnen, die gleichzeitig verhüten müssen, sind hier analog synthetische Gestagene mit Verhütungseffekt sinnvoll.
Myome
Gutartige muskuläre Wucherungen der Gebärmutter können gut mit wenig Progesteroncreme oder Progesteron-Kapseln behandelt werden, kontinuierlich bei peri-/postmenopausalen Patientinnen, sonst analog „Gelbkörperunterfunktion“ – Vermeidung von Überöstrogenisierung in jeder Form.
Endometriose und Dysmenorrhö
Schmerzen vor und während der Menses entstehen häufig durch hormonelles Ungleichgewicht mit Schwäche der eigenen Gelbkörperfunktion: Progesterontherapie (am besten mit 10 %iger Creme) in der 2. Zyklushälfte.
Wechseljahre
Klimakterisches Syndrom: Hitzewallungen, Schweißausbrüche, Durchschlafstörungen, Dysphorie, Konzentrationsstörungen, Energiemangel… Hier sind neben Progesteronmangel auch ein Mangel an Estrogen und/oder Androgenen als Ursache möglich. Die meisten meiner Patientinnen verwenden täglich abends Progesteron (Creme oder Kapseln dermal) und geben je nach Bedarf ca. 2x wöchentlich Estriol (vaginal) und 2-7 mal wöchentlich Estradiol-Gel (1 Hub) oder Estradiol-Pflaster in niedrigster Dosierung dazu. In wenigen Fällen reicht auch mal die alleinige Estrogen- oder Androgentherapie.
Über Hitzewallungen klagen ja auch noch 70-jährige Frauen. Können Sie denen auch mit der alleinigen Progesteroncreme helfen?
Dies sind meist Patientinnen mit minimal erhaltener ovarieller Reserve (d.h. funktionierenden Eierstöcken) – sie sind aber eher selten. Auch hier gilt der gleiche Grundsatz wie bei jüngeren menopausalen Patientinnen: erstens Anamnese, zweitens Untersuchung (auch vaginalen Ultraschall und Ultraschall der Brüste), drittens Hormonkontrolle – dann kann eine individuelle Therapie ausgearbeitet werden. Evtl. brauchen auch diese Frauen nur Progesteron als Ausgleich!
Weitere Symptome/Beschwerden, die für den Einsatz von bioidentischem Progesteron sprechen:
Schlafstörungen
V.a. Aufwachen frühmorgens (3 – 5 Uhr mit Hellwachsein), nicht nur durch Hitzewallungen allein, sprechen für den Einsatz von bioidentischem Progesteron abends.
Unerfüllter Kinderwunsch

Kinderfinger
Bei nachgewiesener Gelbkörperhormonschwäche und daraus resultierender hormoneller Dysbalance ist die Therapie mit Progesteron in der 2. Zyklushälfte sicher und zufriedenstellend (v.a. wenn die Patientin eine Erleichterung von sonstigen Beschwerden, wie Dysmenorrhoe, PMS, überstarke Blutungen hat). Ansonsten ist unerfüllter Kinderwunsch ein multifaktorielles Problem, evtl. auch mit psychischem Hintergrund. Es sollten spätestens nach 6 – 12 Monaten, je nach Alter der Mutter, aber immer die partnerschaftliche Samenqualität und eine mögliche anatomische Störung (Gebärmutter, Eileiter) ausgeschlossen werden. Auch Gewichtsprobleme, Vitamin- oder Mineralstoffmangelzustände sowie eine Schilddrüsenstörung können viel zu Unfruchtbarkeit beitragen.
Frühschwangerschaft
Bei nachgewiesener Gelbkörperhormonschwäche mit drohender Abortneigung, Schmerzen im Unterleib, langdauernder Übelkeit ohne Schilddrüsenüberfunktion wird der/die erfahrene Frauenarzt/-ärztin zumeist bioidentisches Progesteron in Form von Gel oder Kapseln über die Scheide einsetzen.
Spätschwangerschaft
Bei ebenfalls nachgewiesener Lutealschwäche kann auch hier (Achtung: off label – d.h. außerhalb von Studien, bisher wissenschaftlich nicht belegt) zur Verhinderung von Frühgeburtlichkeit und Insuffizienz des Muttermundes mit Progesteron therapiert werden.
Metabolisches Syndrom
Anzeichen von Insulinüberschuss durch hormonelles Ungleichgewicht sind Neigung zu Adipositas (Apfeltyp), Hypertonie (Bluthochdruck), Hyperurikämie (Gicht), Fettstoffwechselstörungen (meist Hypertrigliceridämie) und Neigung zu Diabetes Typ II (Alters- bzw. Erschöpfungsdiabetes). Hier ist durch die erhöhte Fettansammlung im Bauchbereich meist eine Hormonstörung mit hohen Estronwerten (Speicherestrogen) vorhanden, die günstig neben Bewegung und Diät mit Progesteron beeinflusst werden kann.
Hashimoto
Entzündung der Schilddrüse mit Bildung von Antikörpern gegen Schilddrüsenzellen mit konsekutivem Untergang von Schilddrüsengewebe und langfristiger Unterfunktion der Schilddrüse: es wird immer wieder beobachtet, dass sich in den hormonellen Krisenzeiten (Progesteronmangelzeiten) der Frau (Pubertät, nach der Geburt, periklimakterisch) gehäuft der Beginn von Hashimoto-Erkrankungen findet. Es sollte daher immer neben den restlichen Therapien bei Hashimoto ein Ausgleich von Progesteron bei Defiziten angestrebt werden (s. analog „Gelbkörperhormonschwäche“). Dies gilt v.a. für die Patientinnen mit unerfülltem Kinderwunsch.
Urge- und Stressinkontinenz
Beides sind Formen der Harninkontinenz, wobei nur die Urge-Inkontinenz eine hormonelle Dysbalance darstellt. Viele wissen, dass die Scheiden- und Blasenstabilität abhängig von Östrogenen ist. Das Progesteron gibt aber die Stabilität, so dass bei der Urge (Drang-)inkontinenz unbedingt meist in lokaler Form (Progesteronkapseln) therapiert wird. Bei der muskulär bedingten Stress-Harn-Inkontinenz ist meist eine gezielte Beckenbodengymnastik oder Operation nach dem hormonell lokalen Ausgleich erfolgreich. Durch die biologische Therapie mit Progesteron speziell bei der Urge-Inkontinenz kann die nebenwirkungsreiche Therapie mit Anticholinergika (Mundtrockenheit…) oder Psychopharmaka vermieden werden und gleichzeitig die soziale Situation extrem verbessert werden.
Umweltgifte mit Östrogenwirkung
Östrogenähnliche Umweltgifte, Xenoöstrogene genannt, werden für die Zunahme von Brust- und Prostatakrebs verantwortlich gemacht. Ist es denkbar, dass deshalb heutzutage die Progesterontherapie als Ausgleich so wichtig geworden ist?
Diese Überlegung muss man anstellen, wenn man bedenkt, dass früher als Hormonersatz nur mit Estrogenen gearbeitet wurde. Die alten Frauenärzte waren bestimmt nicht so wenig aufmerksam oder die therapierten Frauen so indolent, dass die über Jahrzehnte gültige Östrogenersatztherapie (Hormon replacement therapie, HRT) nicht doch früher ihre Richtigkeit hatte.
Heute erleben wir durch Wohlstand und Bewegungsmangel (Übergewicht) wie durch die Zusätze von Estrogenen in der Nahrungsmittelkette (ob fremd ( =xeno) oder synthetisch) bei den meisten Frauen eher nur Progesteronmangel als Zeichen einer generellen Überöstrogenisierung. Schlanke und sportliche Frauen im Klimakterium, die sich nur von biologischen Produkten ernähren oder Vegetarierinnen haben meist nur einen Mangel an Östrogen. Hier wird mit Progesteron allein nicht sehr viel hormonell bewirkt. Diese Frauen sind meist generell gesundheitsbewusster und meiden auch Xenoöstrogene, die in vielen Verpackungsmaterialien (z.B. Bisphenol A) enthalten sind.
Anwendung der Progesteroncreme

© Artem Furman – Fotolia.com
Die Creme wird im Bereich beider Unterarme (Innenseiten, keinesfalls behaarte Haut) großflächig aufgetragen und wie bei anderen Hormoncremes eine Wasseranwendung (Baden, Duschen, Schwimmen, Sauna) in der folgenden Stunde vermieden. Die Dosis richtet sich nach dem individuellen Beschwerdebild, nach dem Hormonstatus sowie dem Vorhandensein einer Gebärmutter.
Die Dosierung erfolgt in der Regel 2x täglich (morgens, abends), zumeist ¼ bis 1 ganzer Hub, in der 2. Zyklushälte, d.h vom 14.-28. Zyklustag. Bei ausgeprägten Beschwerden bzw. fehlender regelmäßiger Blutung ist auch eine Therapie über 3 Wochen /Monat möglich, bei geringeren Symptomen erfolgt die Anwendung nur 1 x täglich. Bei einem Hub Progesteroncreme 10% entspricht 1 Hub 120 mg Progesteron.
Nebenwirkungen der Progesterontherapie
Welche Probleme können bei der vaginalen, bzw. oralen oder transdermalen Progesterontherapie auftreten?
- Oral: unerwünschter Abbau zu Estrogenen mit allen Formen der Östrogendominanz, Schwindel, Schläfrigkeit bis zur Narkolepsie
- Vaginal: Ausfluss
- Transdermal: selten überschießende Reaktion der Ovarien (Überstimulation) mit Symptomen der Überöstrogenisierung; bei fehlender Indikation (z.B. bei Frauen, die nur Estrogenmangel im Klimakterium haben) auch Verschärfung der Estrogenmangelbeschwerden (Hitzewallungen, Müdigkeit…)
Die Hormontherapie in und nach den Wechseljahren wird kritisch gesehen, da in der WHI-Studie die Östrogen-Gestagentherapie in Tablettenform zu einer Zunahme von Brustkrebs und Herzinfarkt geführt hatte. Müssen die Frauen unter der Progesterongabe auch Angst davor haben?
Nein, da hier 1 : 1 mit bioidentischen Hormonen (und nicht mit synthetischen Medikamenten) therapiert wird. Es sind Fehler mit Über- oder Unterdosierung möglich. Es gibt keinen Nachweis für ein gehäuftes Auftreten von Brustkrebs oder Schlaganfall/Herzinfarkt/Thrombose – bei rechtzeitigem Einsatz sogar eher einen Schutz davor. Rechtzeitig bedeutet: wenige Jahre nach Beginn der Mangelzustände. Brustkrebs und Herzinfarkt haben auch viele andere Ursachen wie Bewegungsmangel, Rauchen, Alkoholkonsum (v.a. Brustkrebs) und Vitamin D Mangel (Reduktion von Brustkrebs um 70 % bei guter Versorgung) sowie Übergewicht, so dass selbst bei synthetischer Hormonersatztherapie der Schaden diesbezüglich nur minimal wäre im Vergleich zu den vorgenannten „life style“Problemen.
Nahrungsergänzungen mit Progesteronwirkung
Viele Frauen nehmen Produkte mit Yamswurzel ein oder DHEA. Was halten Sie davon?
Yamswurzelprodukte sind unsinnig. Das Diosgenin aus der Yamswurzel kann der Körper gar nicht in Progesteron umbauen, das funktioniert nur im Labor! Bewirkt zumeist nur gewebespezifische Überestrogenisierung (Wachsen von Myomen und Polypen), da auch Phytoestrogene an estrogenspezifischen Rezeptoren einzelner Organe andocken können. Das genaue Ansprechen ist noch nicht geklärt, es haben auch nicht alle Frauen hierfür Rezeptoren.
DHEA (Dehydroepiandrostandion) ist ein Hormon aus der Nebennierenrinde, das auch in Testosteron, Estron und Estradiol umgewandelt wird. Bei nachgewiesenem niedrigen DHEA Spiegel und entsprechender Symptomatik kann in engmaschiger Kontrolle mit geringer Dosis (meist 5 – 10 mg) ein Hormonersatz erfolgen. DHEA gehört zu den bioidentischen Hormonen, wird zumeist oral angeboten. Nur in seltenen Fällen ist die komplizierte Therapie mit DHEA-Cremes sinnvoll. Hier wird eher mit Testosterongels, wie oben beschrieben, therapiert.
Bezugadressen für Progesteroncreme und Kps.
Sie brauchen immer ein ärztliches Rezept, das Sie an die Apotheken schicken können, die auf bioidentische Hormone spezialisiert sind.
- Utrogest®, Progestan® und Famenita® sind Kapseln, die bioidentisches Progesteron in unterschiedlichen Dosierungen enthalten.
- Progestogel ist ein Progesteron-haltiges Gel (10mg/g), das bei Mastopathie auf die Brust appliziert werden kann.
- Progesteroncreme: wird von verschiedenen Apotheken nach individueller Rezeptur hergestellt.
Wo findet man Therapeuten, die sich mit bioidentischer Hormontherapie auskennen?
Es sind mir leider keine bekannt, die sich mit allen Formen der bioidentischen Hormontherapie auskennen. Die meisten verwenden nur Teilbereiche (nur Progesteron) oder Estradiol-Gel (und Progesteronkaps oral). Die Schilddrüse wird dann wieder von Schilddrüsen-Spezialisten betreut. Ganzheitlich ist es sehr schwierig, überhaupt punktuell Literatur zu finden!
Alles, was ich Ihnen hier über bioidentisches Progesteron berichtet habe, wurde von mir auch für Frauenärzte publiziert. Sie können sich den Progesteron-Artikel von Frau Dr. Faust-Albrecht als pdf-Dokument hier herunterladen und Ihren Frauenarzt darüber informieren.
Buchempfehlungen
1. Rosenshein B, Oechsler R: Wechseljahre– nein danke! Wie Sie die Menopause risikofrei mit bioidentischen Hormonen vermeiden und rückgängig machen können. VAK-Verlag, Kirchzarten 2010
2. Platt ME: Die Hormonrevolution: Spektakuläre Behandlungserfolge bei Schilddrüsenstörungen, Migräne, Osteoporose, Wochenbettdepressionen,ADHS, … Wechseljahresbeschwerden,Diabetes u.v.a.m.VAK-Verlag, Kirchzarten 2012
Über die Autorin
 Frau Dr. Faust-Albrecht hat in München studiert und die Facharztausbildung gemacht. Seit 30 Jahren wendet sie Homöopathie an. Seit 20 Jahren ist sie in einer kleinen Einzelpraxis niedergelassen, die es ihr erlaubt, ihre Patientinnen individuell schulmedizinisch mit Hormonen oder homöopathisch zu behandeln.
Frau Dr. Faust-Albrecht hat in München studiert und die Facharztausbildung gemacht. Seit 30 Jahren wendet sie Homöopathie an. Seit 20 Jahren ist sie in einer kleinen Einzelpraxis niedergelassen, die es ihr erlaubt, ihre Patientinnen individuell schulmedizinisch mit Hormonen oder homöopathisch zu behandeln.
Dr. med. Hildegard Faust-Albrecht
Niedergelassene homöopathische Frauenärztin
Hauptstr. 10
82008 Unterhaching
Bitte berücksichtigen Sie, dass Frau Dr. Faust-Albrecht keine neuen Patientinnen annehmen kann. Durch die Hormon-Workshops (s.u.) werden Frauenärzte in der Methode ausgebildet, so dass Sie sicher bald auch in Ihrer Nähe einen Therapeuten für transdermale bioidentische Hormontherapie finden werden.
Über die Künstlerin
 *Frau Dr. Hilly Kessler ist Frauenärztin in Luxemburg und international bekannte Künstlerin. Ihre Frauenportraits machen betroffen und nachdenklich. Für dieses Webmagazin hat Frau Dr. Kessler mir ihre Bilder zur Veröffentlichung zur Verfügung gestellt. Vielen Dank!
*Frau Dr. Hilly Kessler ist Frauenärztin in Luxemburg und international bekannte Künstlerin. Ihre Frauenportraits machen betroffen und nachdenklich. Für dieses Webmagazin hat Frau Dr. Kessler mir ihre Bilder zur Veröffentlichung zur Verfügung gestellt. Vielen Dank!
Aktuelles 2016 mit Therapeutenliste
In den letzten drei Jahren ist das Interesse an der Bioidentischen Hormontherapie enorm gewachsen, zumindest bei den Patientinnen. Deshalb hat sich die Redaktion vom Netzwerk Frauengesundheit entschlossen, im April und Oktober 2015, sowie im April 2016 Workshops für Frauenärzte zur Bioidentischen Hormontherapie anzuregen. Der zunächst letzte Workshop fand im September 2016 in Potsdam statt.
Einige der Teilnehmer sind inzwischen so erfahren, dass sie in ihren Praxen Patientinnen nach den Vorgaben von Frau Dr. Faust-Albrecht behandeln. Ihre Adressen aus Deutschland, Österreich und der Schweiz habe ich Ihnen in dieser Therapeutenliste zusammengestellt.
Weitere Workshops für Frauenärzte sind von uns zur Zeit nicht geplant. Da es sich bei der bioidentischen transdermalen Hormontherapie um eine effektive, sehr individuelle und komplizierte Therapie handelt, raten wir von einer Eigentherapie ohne Begleitung durch einen erfahrenen Therapeuten und ohne sachgerechte Hormonkontrollen dringend ab. In den zahlreichen vorliegenden Kommentaren der letzten drei Jahre sind alle Fragen, die bei Ihnen als Laien aufkommen könnten, schon mehrfach beantwortet worden. Berücksichtigen Sie bitte, dass uns eine individuelle Beratung zu Ihrem speziellen Fall auf die Distanz nicht erlaubt ist. Wir haben uns deshalb entschlossen, die Kommentarfunktion für diesen speziellen Artikel am 15.12.2016 abzustellen.




 Netzwerk Frauengesundheit
Netzwerk Frauengesundheit




Sehr geehrte Frau Prof. Gerhard,
ich bin 52 Jahre alt und mit so allerlei Beschwerden seit Beginn des Wechsels behaftet.
Gelenkschmerzen, Durch- oder Einschlafstörungen, gelegentliche Hitzewallungen(erträglich) Herzstolpern.
Seit Kindesalter Konzentrationsprobleme.
Nun hab ich von der positiven Progesteronbehandlung gelesen und mir die Creme besorgt und bereits angewandt.
Bin viel frischer, aufmerksamer, gut gelaunt, sogar meine Gelenkprobleme, besonders in den Fingern sind besser. Leider verspüre ich aber aber deutliche Nebenwirkungen, Kopfschmerzen, leiche Benommenheit und dadurch auch ein Schwindelgefühl, auch Zunahme von Hitzewallungen.
Über Nebenwirkungen hab ich kaum etwas gefunden.Es wurde nur einmal empfohlen bei solchen Nebenwirkungen dieses sofort abzusetzen, wegen Apoplex, Herzinfarktgefahr??
Können sie mir einen Rat geben.
Leider hatte ich keine Voruntersuchungen, Hormonbestimmung.
Mache ich da was falsch? Die empfohlene Dosis hab ich nicht überschritten.
Ich hab bisher keine Arzt in der Nähe gefunden, der sich mit dieser Materie, Progesteron befasst.
Danke für ihre Hilfe!!!
Gruss Waltraud
Liebe Frau Dr. Faust-Albrecht,
sehr herzlichen Dank für die ausführliche Beratung.
Auch wenn es mich bei meinem widerstrebenden Bauchgefühl noch Überzeugungsarbeit kosten wird, beherzige ich doch Ihren sehr ausdrücklich bestärkenden Rat zur Einnahme von Tamoxifen und schaue, wie mein Körper damit umgeht.
Danke auch für die Tipps zur biologischen Komplementärtherapie (ich werde mich darum kümmern) und die Empfehlung der täglichen Stunde Entspannungstraining. Ich nehme seit drei Monaten einmal wöchentlich wunderbaren Yogaunterricht, der mir jedes Mal beeindruckend gut tut. Allerdings arbeite ich noch daran, Yoga und Meditation in meinen Tagesablauf zu integrieren … aber ich bin mit guten Absichten auf dem Weg.
Nochmal ganz ganz herzlichen Dank – Sie haben mir bei einer Entscheidung geholfen, die mir sehr schwer fällt.
Auch Ihnen eine stabile Gesundheit und allen guten Segen wünscht Ihnen
Ihre „Phönix“ :-)
Liebe Phoenix,
da haben Sie doch sehr viel Glück gehabt, daß der Brustkrebs so früh erkannt wurde, eine brusterhaltende Therapie durchgeführt werden konnte und der Tumor wenig aggressiv scheint, dafür aber hormonrezeptor positiv (für Estrogene und Progesteron…, genaue Angaben fehlen!)ist.
Hierbei darf in den ersten Jahren nach der Primärtherapie, um zirkulierende Tumorzellen nicht zu unterstützen, k e i n e s f a l l s Progesteron oder Estrogen (weder oral oder dermal) verwendet werden. Auch alle biolog. Substanzen, die Estrogene oder Progesteron stimulieren sind verboten. Dazu gehört auch die Therapie (Agnus castus), die Sie bisher durchgeführt haben!
Das Angebot, 5-10 Jahre Tamoxifen zu nehmen ist perfekt. Von den meisten Frauen unter 50 (auch darüber) wird es gut vertragen. Ich würde es erst mal testen, bevor Sie nur den Beipackzettel lesen und diese Therapie ablehnen. Gesunde Frauen haben mehr Benefit als Nebenwirkungen, manche fühlen sich damit sogar wohler als im eigenen Zyklus.Die Therapie mit Tamoxifen ist jahrzehntelang gesichert, der Erfolg ist deutlich. Sie müssen dieser Therapie jedoch zustimmen, sonst kann Ihr Körper die posiviten Wirkungen nicht erfahren!
Zusätzlich würde ich biolog. Therapien (Vitamin D, Selen, Zink, Mistel, Medizinalpilze, Sport und gleichzeitig mind. 1 Stunde tägl. Entspannungstraining) einsetzen. Das hilft wirklich. Sie sollten sich einen Onkologen(-in) oder Frauenarzt(-in) Ihres Vertrauens suchen, um möglichst lange Rezidivfreiheit zu gewinnen und anhand Ihres postoperativen Status immer aktuell therapiert werden zu können. Die obigen Vitamine und Mineralstoffe sollten nach Laborbestimmung angepasst werden. Ihre Ernährung und Sport können Sie dabei weiter beibehalten.
Gute Besserung wünscht
H. Faust-Albrecht
Sehr geehrte Frau Gerhard, ich (48, regelmäßiger Zyklus aber teilweise starke Blutungen mit sehr großen Klumpen an koaguliertem Blut)habe diverse Symptome, die auf einen Progesteronmangel hinweisen könnten. Gelenk- und Muskelschmerzen, Müdigkeit, Herzrasen mit wenig körperlicher Belasatbarkeit,PMS mit Gefühl von Aufgedunsenheit und ich habe allgemein zu viel Fett an Bauch und Oberschenkeln (es ist auch alles sehr „wabbelig“ besonders am Ende des Zyklus) bei dem was ich esse (sehr ausgewogen, kein Zucker, wenig Kohlenhydrate viel Gemüse und Obst etc.). Schilddrüsenwerte okay, Herz MRT ohne Befund, Rheumawerte okay. Hormone wurden vor ca. 1,5 Jahren untersucht, da war noch alles im grünen Bereich, allerdings weiß ich nicht ob das Progesteron gemessen wurde. Ich bin auf Progesteronmangel gestossen, da ich in einem Forum von Frauen gelesen habe, die sich nach längerem Sitzen oder Liegen kaum noch bewegen können und erst mal total steif sind. Ich kenne das sehr gut und dort schrieb eine Dame, dass dies an Progesteronmangel liegen könnte.
Nun ist meine Frage wie es aussieht mit einer Progesteronersatztherapie bei Faktor V Leiden? Ich darf damit ja keine Östrogenhaltigen Präparate nehmen – Gestagene sind soweit ich weiß erlaubt. Wie ist es mit der Progesteroncreme (falls sich bei mir ein Mangel herausstellen sollte)? Herzliche Grüße
Liebe Heike,
so weit mir bekannt ist, können Sie bei nachgewiesenem Progesteronmangel (klingt ja so) ruhig Progesteroncreme benutzen. Lassen Sie aber auch Vitamin D testen! Viele Grüße!
Herzlich Dank für diesen interessanten Block!
Ich bin 54 Jahre alt und sicher noch in den Wechseljahren!Seit 4 Jahren habe ich keine Blutungen mehr und ca. Seit 2 Jahren immer wieder Hitzewallungen tagsüber und zur Zeit besonders auch nachts. Diese sind auszuhalten, wenn auch nicht immer leicht erträglich…
Meine Frage ist folgende:
Ich bin 1.76 cm groß, habe immer Kleidergröße 36 gehabt, das bei 54 kg. Ich bin immer schon ein schlechter Esser gewesen und habe mein Essverhalten auch nicht verändert. Seit ca. 1,5 wächst, ich nenne es mal ein Schwimmring, einschl. Bauch, den ich nie hatte! Hinzu kommen Schlafstörungen nachts ca. gegen 3 Uhr. Das Gewicht hat sich auch verändert, wobei mir die Hosen nach wie vor passen, aber der Schwimmring legt sich über den Bund. Könnte dieses auch auf einen Progesteronmangel hinweisen? Ich fühle mich damit sehr sehr unwohl und wäre auch gerne bereit, die Creme zu testen. Ist dafür ein Bluttest erforderlich?
Ich danke Ihnen im Voraus für Ihre Antwort!
Liebe Petra,
allein mit Progesteron wird frau nicht alle körperlichen Veränderungen, die das Altern mit sich bringt, wegschmieren können. Wenn Sie bereit sind, eine individuelle Hormontherapie zu machen, müssen Sie sich eine Ärztin suchen, die Erfahrung mit der Behandlung hat. Auf Grund von Hormonbestimmungen wird sie dann feststellen, welche Hormonkombinationen für Sie am günstigsten sind. Viel Erfolg!
Sehr geehrte Frau Gerhardt,
Vielen Dank fuer die Zeit Sie nehmen, auch im Urlaub! die Fragen mit so viel Geduld und Weisheit antworten und die Aengste von so viele verzweifelte Frauen beruhigen. Ich habe in 7 Monaten bei 8 verschiedene Aerzte gewesen auf der Suche nach Antworten fuer meine gesundheitliche Problemen und nur zwei haben sich bemueht um eine klare Ursache und Loesung zu finden und waren offen fuer eine natuerliche Progesteron Behandlung.
Sie haben die Diagnose von diese Aerzte bestaetigt und noch mehr Klarheit in die schwerige Situation gebracht. Ich wuensche nur das die Aerzte in Deutschland mehr aufgeklaert und fortschrittlicher sind im Bereich Wechseljahrbeschwerden statt dieser oft mit Psychopharmaka zu behandeln.
Ich bin sehr dankbar dass ich dieses Blog gefunden habe.
Viel Erfolg wuensche ich Ihnen.
Mit herlzlichen Gruessen,
Juls
Sehr geehrte Frau Gerhardt,
Vielen Dank fuer Ihre schnelle Antwort. Es ist gut zu wissen das Progesteron und Mirtazapine gleichzeitig genommen werden kann.
Ich habe Progestan Weichkapsel mit 100mg Progesteron erhalten. Wenn ich das dermal verwende, wie viel soll ich nehmen? Das ganze Kapsel oder nur einen Teil ausdrucken?
Herzlichen Dank und liebe Gruesse,
Juls
Liebe Juls,
nein, die Kapsel können Sie nicht dermal anwenden, besser die richtige Creme, die in speziellen Apotheken hergestellt wird. So wie es im Artikel beschrieben ist. Viele Grüße!
Sehr geehrte Frau Prof. Dr. Gerhard und Frau Dr. Faust-Albrecht,
erst einmal ein großes Dankeschön für Ihren informativen Artikel und die beeindruckende Menge und Mühe der vielen guten Beratungstexte. Nun schließe ich mich den Ratsuchenden an, selbst in einem Dilemma.
Jetzt 46 Jahre alt, klar vor der Menopause mit pünktlichem Zyklus, hatte ich in den letzten 7 Jahren immer wieder mit PMS und Zwischenblutungen zu kämpfen. Meine Gynäkologin wies auf eine mögliche Gelbkörperinsuffizienz hin. Wenige Monate tägliche Einnahme von Mönchpfeffer regulierten den Zyklus wieder für etliche mehr Monate, so dass etwa alle zwei Jahre eine Korrektur reichte.
In den letzten 12 Monaten nahm ich dank regelmäßigem Sport und einer konsequenten Ernährungsumstellung (kein Zucker, Kohlehydrate nur als Vollkorn morgens, Eiweiße in Form von Sojaprodukten, Quark und Joghurt, viel Gemüse und Obst) stark ab: mit 168 cm Größe von 74 Kilo auf 58 Kilo.
Dadurch entdeckte ich mein Brustkarzinom, bösartig, hormonrezeptiv. Unter 1 cm, kein Lymphnotenbefall, keinerlei Metastasen. Die OP (im Februar) verlief gut, ich akzeptierte das Bestrahlungsangebot. Der OnkotypeDX-Test ergab ein Rezidivrisiko von 11%. Da mich das an die Grenze Chemo Ja/Nein brachte, lehnte ich dankbar eine Chemotherapie ab.
Mein Dilemma: Bisher haben mir alle mehr oder minder konventionellen Ärzte die fünf-, besser zehnjährige Einnahme von Tamoxifen sehr ans Herz gelegt.
Ich selbst stehe Tamoxifen sehr ablehnend gegenüber, bin gegen Chemie, hasse Pillenschlucken, erst recht auf regelmäßiger Basis, möchte lieber wieder auf meinen Körper vertrauen und ihn auf natürliche Weise unterstützen.
– Überreagiere ich bezüglich Tamoxifen?
– Wäre eine Medikation mit Progesteron eine gesündere Alternative? Dr. John Lee preist es so sehr als „Wundermittel“ …. Sie aber wirken auf mich deutlich glaubwürdiger.
– Oder wäre Mönchspfeffer – mir als gänzlich laborfreies Naturmittel sehr sympathisch – eine in meinem Fall empfehlenswerte Alternative zu Tamoxifen?
Unter Berücksichtigung, dass Krebs immer ein Spiel mit Statistik ist, dass ich mich um gesunde Lebensführung bemühe, ich Tamoxifen mit ablehnenden Gefühlen nehmen werde, vor allem aber in Anbetracht Ihrer Erfahrung und Kompetenz, wäre ich dankbar für eine Orientierungshilfe.
Vielen Dank für Ihre Zeit und Mühe.
Sehr geehrte Frau Dr. Gerhardt,
Mir wurde von FA Progestan verschrieben gegen Wechseljahrbeschwerden bzw. einen Oestrogendominanz und niedrige Progesteron. Seit Maerz leide ich unter erhebliche Schlafstoerungen, Angststoerungen, Gewichtszunahme, Depression, Erschoepfung, schmerzen im Schulter und Nackenbereich, Magen Darm Probleme, unregelmaessige Zyklus, usw. Bei Endokrinologe wurde auch eine Vitamin D3 Mangel festgestellt.
Weil damals mein HA mich zum Psychiater geschickt hat, nehme ich seit Maerz Mirtazapine. Kann ich Progestan mit Mirtazapine nehmen? Weil beide Medikamente koennen Schlaefrig machen. Meine FA meint dass ist kein Problem. Auch, kann ich die Progestan anders anwenden statt oral zu nehmen. Ich bin sehr empfindlich gegen vielen Medikamenten.
Auf einen zweite Meinung werde ich mich freuen.
Vielen Dank und herzliche Gruesse,
Juls
Frau Dr. Faust-Albrecht schickte mir diese Antwort, da sie gerade in Urlaub ist:
Liebe Juls,
alle Ihre Symptome deuten auf Progesteronmangel bei Östrogendominanz… Es ist schade, daß auch viele Ärzte die Symptome nicht richtig deuten können… Daher haben Sie zur Beruhigung Mitrazepam erhalten… Unbedingt gleich nebenher Progesteron (abends, dermal) verwenden, dann können Sie bei Besserung der restlichen Beschwerden langsam das Mitrazepam absetzen! Gute Besserung von
Hildegard Faust-Albrecht
Sehr geehrte Frau Dr. Gerhardt,
vielen Dank für Ihre schnelle Antwort. Ich hätte noch eine Frage zu dem Famenita 200. Kann man die Kapseln auch öffnen und transdermal auf dem Arm anwenden?
Herzlichen Dank und liebe Grüße
Kraeusel70
Liebe Kraeusel70,
nein, das können Sie nicht.