 Wohl wenige Impfungen werden so widersprüchlich bewertet wie die HPV-Impfung. Viele Frauen sind froh und hoffen, dass sie ihre Töchter damit vor Gebärmutterhalskrebs schützen können. Manche glauben, dass sie ihr mit der Impfung die vielen Krebsvorsorgeuntersuchungen ersparen können. Andere Mütter fürchten, dass ihre Tochter durch die Impfung ihre unbefangene Haltung zur Sexualität verlieren könnte. Oder, was noch schlimmer wäre, dass sie unter Nebenwirkungen der Impfung zu leiden hätte. In den Schulen sind die Mädchen teilweise richtigem Druck von Gleichaltrigen ausgesetzt. Mit der Teilnahme an der HPV-Impfung wird demonstriert, dass man nun erwachsen wird, sich mit Jungen einlassen kann.
Wohl wenige Impfungen werden so widersprüchlich bewertet wie die HPV-Impfung. Viele Frauen sind froh und hoffen, dass sie ihre Töchter damit vor Gebärmutterhalskrebs schützen können. Manche glauben, dass sie ihr mit der Impfung die vielen Krebsvorsorgeuntersuchungen ersparen können. Andere Mütter fürchten, dass ihre Tochter durch die Impfung ihre unbefangene Haltung zur Sexualität verlieren könnte. Oder, was noch schlimmer wäre, dass sie unter Nebenwirkungen der Impfung zu leiden hätte. In den Schulen sind die Mädchen teilweise richtigem Druck von Gleichaltrigen ausgesetzt. Mit der Teilnahme an der HPV-Impfung wird demonstriert, dass man nun erwachsen wird, sich mit Jungen einlassen kann.
Ich bin beileibe keine Impfgegnerin, aber ich möchte schon von der Sinnhaftigkeit einer Impfung und einem vernünftigen Nutzen-Risiko-Verhältnis überzeugt werden. Das ist bisher bei der HPV-Impfung nicht der Fall. Allein die Tatsache, dass dem Forscher Harald zur Hausen, der maßgeblich an den Vorbereitungen der Impfstoffentwicklung beteiligt war, 2008 der Nobelpreis verliehen wurde, sagt noch nichts über die Wirksamkeit der Impfung aus.
Das Feministische Frauengesundheitszentrum Berlin widmet die November-Ausgabe der Clio der Stärkung des Unterleibs und seinen Erkrankungen. Ein ausführlicher Artikel setzt sich mit der HPV-Impfung auseinander, den mir das Team für das Netzwerk Frauengesundheit zur Verfügung gestellt hat. Wenn Sie sich vorher noch“rund um die Krebsvorsorge“ informieren wollen, können Sie das hier. Ausführliches zum PAP-Abstrich und Gebärmutterhalskrebs finden Sie auch in meinem Frauen-Gesundheitsbuch. Ergänzungen zum Clio-Artikel werde ich Ihnen am Ende der Seite geben.
Die HPV-Impfung – wie sinnvoll ist sie?
von Cornelia Burgert, FFGZ e.V. Berlin
 Seit Juli 2007 empfiehlt die Ständige Impfkommission (STIKO) die Impfung gegen bestimmte Humane Papilloma Viren (HPV) für alle Mädchen im Alter von 12 bis 17 Jahren, und zwar möglichst vor dem ersten Geschlechtsverkehr. Man geht nämlich davon aus, dass Humane Papilloma Viren bei Gebärmutterhalskrebs eine große Rolle spielen. In 95% bis 100% der Gewebeproben von Gebärmutterhalskrebs lässt sich Erbmaterial von HPV-Viren nachweisen.
Seit Juli 2007 empfiehlt die Ständige Impfkommission (STIKO) die Impfung gegen bestimmte Humane Papilloma Viren (HPV) für alle Mädchen im Alter von 12 bis 17 Jahren, und zwar möglichst vor dem ersten Geschlechtsverkehr. Man geht nämlich davon aus, dass Humane Papilloma Viren bei Gebärmutterhalskrebs eine große Rolle spielen. In 95% bis 100% der Gewebeproben von Gebärmutterhalskrebs lässt sich Erbmaterial von HPV-Viren nachweisen.
Seit Oktober 2006 sind der Impfstoff Gardasil® und Silgard® auf dem Markt, sie richten sich gegen HPV 6, 11, 16 und 18. Die beiden letzteren werden für 70% der Fälle von Gebärmutterhalskrebs verantwortlich gemacht, HPV 6 und 11 für 90% aller Genitalwarzen. Seit September 2007 ist in Europa der Impfstoff Cervarix® zugelassen, der sich gegen HPV 16 und 18 wendet.
Mit der Zulassung der HPV-Impfung begann ein massives Pharmamarketing. Die BefürworterInnen halten sie für einen Meilenstein in der Bekämpfung des Gebärmutterhalskrebses, KritikerInnen bemängeln, dass deren Wirksamkeit nicht hinreichend belegt, der Nutzen unklar, Risiken zu wenig erforscht, die Kosten unverhältnismäßig hoch seien und der Impfstoff vorschnell zugelassen wurde. Immerhin kostete die HPV-Impfung in Deutschland, verglichen mit anderen Ländern, sehr viel, die gesamte Grundimmunisierung mit drei Einzeldosen liegt bei 477 €.
Unabhängige Informationen und evidenzbasierte Daten gibt es bis heute kaum, und so bleiben viele Fragen offen: Wie ist die HPV-Impfung angesichts ihrer Versprechungen einzuschätzen, welche Neben- und Langzeitwirkungen hat sie, welche Forderungen ergeben sich?
Häufigkeit von Gebärmutterhalskrebs in Deutschland
Gebärmutterhalskrebs ist in Deutschland eine vergleichsweise seltene Krebserkrankung, die sich langsam entwickelt und im Rahmen einer Früherkennung mit dem PAP-Abstrich und ggfls. einer weiteren diagnostischen Abklärung (Kolposkopie, Biopsie, CIN) mit guten Heilungschancen entdeckt und therapiert werden kann. Von 100.000 Frauen in Deutschland sterben pro Jahr drei an einem Zervixkarzinom. Bezogen auf die Gesamtheit der ca. 42 Millionen Frauen, die in Deutschland leben, sterben pro Jahr 1.500 am Zervixkarzinom.
Wirksamkeit der HPV-Impfung
Die Impfung soll vor dem ersten Geschlechtsverkehr abgeschlossen sein. Es gibt keinen Nachweis, dass die Impfung nach dem Aufnehmen sexueller Kontakte wirkt. Trotzdem spricht die Deutsche Krebsgesellschaft auf ihrer Homepage ganz offen an, dass grundsätzlich auch Frauen, die älter als 17 Jahre sind, nach individueller Beratung ohne obere Altersgrenze geimpft werden können (Dt. Krebsgesellschaft, 2010).
Das Ziel der Impfung ist die Reduzierung der CIN 3-Läsionen und damit der Eingriffe wie Konisationen etc. Die Impfempfehlung enthält den Hinweis, dass die Teilnahme am Früherkennungsprogramm nicht durch die Impfung ersetzt werden kann. Seit Juli 2007 ist die Impfung für die oben genannte Zielgruppe Pflichtleistung der gesetzlichen Krankenkassen geworden. Für Jungen gilt die Empfehlung (noch) nicht.
Erst im Mai 2007, zwei Monate nach Empfehlung der Impfung durch die STIKO, erschienen die Studien FUTURE I und FUTURE II zum Impfstoff Gardasil® in der Fachzeitschrift New England Journal of Medicine (NEJM). Die Zulassung von Cervarix® im Jahr 2007 basierte auf der Studie PATRICIA. In diesen Studien wurde die Wirksamkeit der Impfung gegen das Auftreten von höher gradigen Zellveränderungen (CIN2+, als Vorstufen von Gebärmutterhalskrebs) an 15-26-jährigen Frauen untersucht.
Aufgrund der unterschiedlichen Studiendesigns kann in der Kürze nur gesagt werden, dass die Rate der mit HPV–16/18-assoziierten CIN2+ Läsionen und die CIN2+ Gesamtrate sinkt, allerdings gibt es dazu unterschiedliche Zahlen, je nach Studienpopulation. Laut einer Studie im Lancet (2011; 377: 2085-2092) ist bei den unter 18-Jährigen zwar die Rate von zervikalen Läsionen (CIN) innerhalb der ersten beiden Jahre zurückgegangen, doch ist nicht klar, wer darüber hinaus auch an Früherkennungsuntersuchungen teilnahm.
Das New England Journal of Medicine kommentierte folgerichtig 2008: „Die schlechte Nachricht ist, dass wir die Wirksamkeit der Impfung gegen Gebärmutterhalskrebs nicht kennen.“
Laut arznei-telegramm (2009) unterscheiden sich die Daten zur Effektivität der beiden Impfstoffe nicht wesentlich. Es gilt als belegt, dass die HPV-Impfung nicht mehr wirkt, wenn Frauen bereits mit HPV-16 und HPV-18 infiziert waren. Ob die Impfungen über den bisher dokumentierten Zeitraum von neun Jahren hinaus wirksam sind und wie lange, ist unklar.
Nebenwirkungen und Sicherheit der HPV-Impfung
Die Impfung ist, wie andere medizinische Interventionen, nicht ohne Risiken. Folgende Nebenwirkungen werden bei Gardasil® wie auch bei Cervarix® genannt: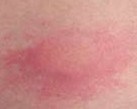
- Lokale Reaktionen: Schwellungen, Rötungen, Schmerzen,
- systemische Reaktionen sind seltener: Fieber, Verdauungsbeschwerden, Hautausschlag, Kopfschmerzen, Müdigkeit oder Muskelbeschwerden.
- schwerwiegende Nebenwirkungen in 3,5 bis 8% der Nebenwirkungen, wie Autoimmunreaktionen (Guillain-Barré-Syndrom), demyelisierende Erkrankungen des zentralen Nervensystems und neurologische Symptome.
In der deutschen Datenbank zu Verdachtsfällen von Impfkomplikationen und Impfnebenwirkungen des Paul Ehrlich Instituts (PEI) sind zehn Fälle von Multipler Sklerose im zeitlichen Zusammenhang mit einer HPV-Impfung erfasst, davon neun nach Gardasil® und einer nach Cervarix® (Stand Mai 2009). Das PEI hält einen Zusammenhang für unwahrscheinlich bzw. nicht beurteilbar.
In den USA, wo hauptsächlich der Impfstoff Gardasil® eingesetzt wird, werden 7% der Meldungen von Nebenwirkungen als schwerwiegend eingeschätzt . Dort kam es bis zum Juni 2011 zu 66 Todesfällen nach der HPV-Impfung, bei 34 Frauen geht man von keinem kausalen Zusammenhang aus, bei 32 Frauen besteht der Verdacht auf einen Zusammenhang.
In den USA liegt derzeit die Sterblichkeitsrate an Gebärmutterhalskrebs (drei Frauen von 100.000) knapp unter der Wahrscheinlichkeit, eine ernsthafte Nebenwirkung aufgrund der HPV-Impfung zu erleiden (3,4 Frauen von 100.000) (Chustecka, 2009).
In Deutschland starb eine Frau nach einer Impfung mit Gardasil®, eine Kausalität konnte nicht ermittelt werden. Hinweise zu schweren unerwünschten Nebenwirkungen von Cervarix® wurden bis jetzt nicht dokumentiert (STIKO, 2009). Laut STIKO bieten beide Impfstoffe nach derzeitiger Datenlage eine vergleichbare Sicherheit wie andere seit langem verwendete Impfstoffe. Da aber Deutschland nicht über ein Melderegister für Impfnebenwirkungen verfügt, gehen ExpertInnen davon aus, dass viele, auch schwere Nebenwirkungen nicht als solche erkannt und erfasst werden.
Impfzahlen der HPV-Impfung
Die Impfzahlen bleiben in Deutschland hinter den Erwartungen zurück. Laut der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe (DGGG), des Berufsverbandes der Frauenärzte (BVF) und des Berufsverbandes der Kinder- und Jugendärzte (BVKJ), die alle eine flächendeckende, präventive Impfung der Mädchen propagieren, ist im Durchschnitt ein Drittel der Mädchen im entsprechenden Alter geimpft – wobei die Impfraten von Bundesland zu Bundesland erheblich variieren. Offenbar lassen sich viele auch nicht mit allen drei Einzeldosen impfen. Laut dem Barmer GEK Arzneimittelreport 2011 ging die Verordnung des HPV-Impfstoffes im Jahr 2010 um 43% zurück.
Offene Fragen der HPV-Impfung
Es bestehen derzeit noch offene Fragen, die „durch eine koordinierte Begleitforschung weiter geklärt werden müssen“ (STIKO 2009). Dies entspricht einer gemeinsamen Forderung der Deutschen Gesellschaft für Epidemiologie, der Deutschen Gesellschaft für Medizinische Informatik, Biometrie und Epidemiologie, der Deutschen Gesellschaft für Sozialmedizin und Prävention und des Deutschen Netzwerks Evidenzbasierte Medizin. Viele Frauen- und Kinderärzte sehen das aber offenbar nicht so eng.
Hier nur einige Beispiele für den Klärungsbedarf:
- wie groß die Wirksamkeit der Impfstoffe ist hinsichtlich der Verhinderung von CIN 2 und höher – unabhängig vom HPV-Typ,
- wie die Impfung die Wahrnehmung und die Qualität von Früherkennungsuntersuchungen beeinflusst,
- ob die Impfung langfristig die Erkrankung an einem Zervixkarzinom wirklich verhindert,
- wie die Sicherheit der Impfstoffe hinsichtlich seltener unerwünschter Wirkungen ist,
- ob der Nutzen in einem angemessenen Verhältnis zu den Kosten steht
- wie lang die Dauer des Impfschutzes tatsächlich ist.
Leider werden die notwendigen kontrollierten Studien zur Klärung der Nutzen-Schaden-Bilanz bisher nicht gemacht, so bleibt die wichtigste Frage überhaupt, welchen Nutzen die Frauen letztendlich von der Impfung haben, weiterhin offen.
Was uns in der Diskussion fehlt
Konsequente Kondombenutzung verringert nicht nur das Übertragungsrisiko bei HPV wie auch bzgl. HIV, Chlamydien etc., sondern begünstigt auch das Ausheilen einer HPV-Infektion und beschleunigt die Rückbildung von Zellveränderungen (Mühlhauser, Filz 2008). Durch die Impfung könnte das Interesse an Safer Sex und die Bereitschaft zur Teilnahme an Vorsorgeuntersuchungen schwinden.
Die Risikofaktoren für Dysplasien finden Sie in dieser Clio-Ausgabe.
Frauen in der „dritten“ Welt würden von der Impfung profitieren, doch ihnen wird sie aufgrund der Kosten entweder nie zur Verfügung stehen oder unter keinen „sicheren“ Bedingungen.
Es gibt Hinweise darauf, dass beschnittene Männer ein geringeres Risiko für HPV-Infektionen haben und sich auch das Übertragungsrisiko der Viren auf Sexualpartnerinnen verringert.
Aktueller Stand zur HPV-Impfung
Es gibt diverse Forschungsprojekte, die die Effektivität der Impfung steigern wollen, z.B. sollen mehr HPV-Typen abgedeckt werden, auch an einem „therapeutischen“ Impfstoff wird gearbeitet, der das Immunsystem von Frauen, die bereits Zellveränderungen haben, aktivieren soll.
Viele ÄrztInnen, insbesondere GynäkologInnen, raten Mädchen und Frauen zu dieser Impfung, ohne sie umfassend zu informieren. An die klar definierte Zielgruppe, nämlich Mädchen zwischen 12 und 17 vor dem ersten Sexualkontakt, wird sich nicht gehalten, auch älteren Frauen wird diese Impfung empfohlen.
Viele AkteurInnen und WissenschaftlerInnen machen sich dafür stark, dass Mädchen und Frauen unabhängige, sachliche und evidenzbasierte Informationen bekommen. So hat das Nationale Netzwerk Frauengesundheit eine Broschüre veröffentlicht, die sich auf wissenschaftliche Evidenz stützt und diese sachgerecht aufarbeitet (Nationales Netzwerk Frauen und Gesundheit 2008). Hervorzuheben sind die Bremer Erklärung (2008) und die Berliner Erklärung (2009). Hier ist es gelungen, dass Ärzteverbände, Gesundheitsbehörden, Gleichstellungsbeauftragte, Pro Familia und Frauengesundheitszentren eine gemeinsame Erklärung zur HPV-Impfung veröffentlichten, um eine informierte Entscheidung zu ermöglichen.
Fazit
Aufgrund der Datenlage ist es derzeit nicht möglich, den Nutzen der HPV-Impfung hinsichtlich einer Verhinderung von Gebärmutterhalskrebs wirklich abzuschätzen, er wird vermutlich erheblich überschätzt, bei bisher unkalkulierbarem Risiko und hohen Kosten. Seit 1971 gibt es das Screening zur Früherkennung von Gebärmutterhalskrebs, die Krebsvorsorge. Die Teilnahme daran senkt das Risiko, am Gebärmutterhalskrebs zu sterben, um 90% (Rosenbrock 2007).
 Seit vielen Jahren beobachten wir die Medikalisierung weiblicher Lebensphasen. Heute wissen wir, dass die Hormontherapie in den Wechseljahren unter falschen Annahmen, mit breitem Marketing und trotz mangelnder Studienlage Millionen Frauen weltweit jahrzehntelang verabreicht wurde. Viele erlitten gesundheitliche Schäden wie Brustkrebs, Thrombosen, Schlaganfälle, Herzinfarkte und starben in der Folge. In den USA klagen Tausende von Frauen, die aufgrund der Hormoneinnahme Brustkrebs bekamen, gegen den Pharmahersteller.
Seit vielen Jahren beobachten wir die Medikalisierung weiblicher Lebensphasen. Heute wissen wir, dass die Hormontherapie in den Wechseljahren unter falschen Annahmen, mit breitem Marketing und trotz mangelnder Studienlage Millionen Frauen weltweit jahrzehntelang verabreicht wurde. Viele erlitten gesundheitliche Schäden wie Brustkrebs, Thrombosen, Schlaganfälle, Herzinfarkte und starben in der Folge. In den USA klagen Tausende von Frauen, die aufgrund der Hormoneinnahme Brustkrebs bekamen, gegen den Pharmahersteller.
Bei der HPV-Impfung sehen wir eine ähnliche Ausgangslage. Jungen Frauen wird eine Impfung nahe gelegt, die sie nicht bräuchten, die sie potenziell schädigen kann, sie in falscher Sicherheit wiegt und von der heute nicht bekannt ist, ob sie das hält, was sie verspricht. Eine systematische Kontrolle der Auswirkungen der Impfung gibt es nicht. Wieder einmal wird mit einem gering erprobten Medikament ein lukratives Geschäft gemacht – mit dem Risiko der Gesundheitsgefährdung von Mädchen und Frauen.
Hier können Sie sich meine Literatur HPV-Impfung herunterladen.
 Cornelia Burgert, Mitarbeiterin des FFGZ e.V. Berlin
Cornelia Burgert, Mitarbeiterin des FFGZ e.V. Berlin
Feministisches Frauen Gesundheits Zentrum e.V., Berlin
– Der Ort für Frauengesundheit –
Bamberger Str. 51
10777 Berlin-Schöneberg
Tel. 0 30 – 2 13 95 97
Fax 0 30 – 2 14 19 27
Internet: www.ffgz.de
e-mail: ffgzberlin@snafu.de
Nächste Empfehlung: auch Jungen sollen geimpft werden
Inzwischen hat in den USA das Center for Desease Control empfohlen, auch alle Jungen ab 9 Jahren gegen HPV impfen zu lassen. Die Argumentation ist wie bei allen Impfungen: wenn möglichst viele gegen das Virus immun sind, können die Jungs beim Geschlechtsverkehr ihre Mädels auch nicht mehr anstecken. Und die Jungen erkranken dann vielleicht seltener an Genitalwarzen, Peniskrebs und Analkrebs. Irre Summen, die für sehr seltene Krankheiten ausgegeben werden sollen. Der eigentliche Grund: die Impfbereitschaft der Mädchen blieb hinter den Erwartungen der Pharmafirmen zurück, und irgendwo muss sich Forschung ja auch lohnen.
Sogar HPV-Forscher sind vorsichtig geworden
Seitdem die Impfungen durchgeführt werden, findet man am Gebärmutterhals Krebsvorstufen, die durch andere HPV-Typen als Typ 16 und 18 hervorgerufen wurden. Das ist nicht verwunderlich, denn die Natur gibt nicht so schnell auf! Es gibt mehr als 100 HPV-Typen, von denen mindestens 15 Krebs auslösen können. Die Nische, die durch die Abwehr von Typ 16 und 18 entsteht, wird rasch durch andere Typen ausgefüllt. Offenbar hat man auch die Dauer der Immunität nach der Impfung überschätzt. Es ist möglich, dass Auffrischimpfungen sogar alle 5 Jahre nötig werden.
HPV-Impfung kann Eierstöcke zerstören
Im Jahr 2012 wurde in dem hochrangigen British Medical Journal über ein 16-jähriges Mädchen berichtet, deren Eierstöcke in direktem Zusammenhang mit der HPV-Impfung unwiederruflich versagten. Dieser Bericht wurde im August 2013 von Journalisten aufgegriffen, um vor dieser bisher bei uns noch weitgehend unbekannten Komplikation zu warnen. Offenbar waren der Impfstoff und die darin enthaltenen Zusatzstoffe von der Firma nicht im Hinblick auf ihre Wirkungen auf die weiblichen Fortpflanzungsorgane überprüft worden. Es wird angenommen, dass ein Konservierungssstoff diese Autoimmunreaktion verursacht haben könnte.
Die guten Nachrichten
- Die Infektionen mit HPV, HIV, anderen Geschlechtskrankheiten und Chlamydien (häufige Erreger von Eileiterentzündungen) lassen sich durch mechanische Verhütungsmethoden wie Kondome für den Mann und die Frau verhindern. Also beraten Sie Ihre Kinder über „Safer Sex“.
- Mehr als 90% der HPV-Infektionen heilen aus. Also sorgen Sie dafür, dass das Immunsystem Ihrer Kinder aktiv bleibt. Dazu finden Sie viele Anregungen in diesem Webmagazin und im Frauengesundheitsbuch.
- Ob mit oder ohne Impfung nehmen Sie und Ihre Tochter (sobald Sie sexuell aktiv ist) alle 1-3 Jahre an den Krebsvorsorgeuntersuchungen teil. Behalten Sie die Ruhe, wenn der Abstrich mal nicht ganz in Ordnung ist. Nehmen Sie die richtigen Scheidenzäpfchen, stabilisieren Sie Ihr Immunsystem und lassen Sie einfach erstmal nur Kontrollen machen. Behalten Sie im Hinterkopf: bis aus einer schweren Zellveränderung am Muttermund Gebärmutterhalskrebs entsteht, dauert es normalerweise mehr als 10 Jahre!
Und was halten Sie von der HPV-Impfung? Schreiben sie doch einfach einen Kommentar.







 Netzwerk Frauengesundheit
Netzwerk Frauengesundheit





Normalerweise schreibe ich online keine Kommentare, aber ich fühle, dass ich meine Erfahrung teilen muss, um jemandem da draußen zu helfen. Ich habe jahrelang mit HPV und Herpes 2 gekämpft, und es hat wirklich mein Selbstvertrauen, meine Gesundheit und meinen Seelenfrieden beeinträchtigt. Ich habe verschiedene Behandlungen ausprobiert, viel Geld ausgegeben, aber nichts brachte echte Ergebnisse.
Im Jahr 2023 hat mir jemand eine kräuterbehandlung aus den USA vorgestellt, und ehrlich gesagt war ich anfangs skeptisch. Aber nachdem ich diese Kräuterbehandlung strikt befolgt habe, begann ich Veränderungen zu bemerken. Die Warzen trockneten aus und verschwanden, die Ausbrüche hörten auf, und meine Testergebnisse kamen später negativ auf HPV zurück, ohne weitere Herpes-Symptome. Bis heute fühle ich mich wieder gesund und frei.
Wenn Sie mit Genitalwarzen, HPV oder Herpes 2 zu kämpfen haben, empfehle ich Ihnen aufrichtig, gute Kräuterbehandlung auszuprobieren. Ich bin dankbar, dass ich es getan habe, und bete, dass dies jemandem hilft, der wirklich Hoffnung braucht.
Liebe Ann,
vielen Dank für diese Info. Ich freue mich sehr, dass dir diese Kräuterbehandlung gut geholfen hat. Aber Produkte aus dem Ausland, mit denen ich keine Erfahrungen habe und deren Qualität ich nicht beurteilen kann, möchte ich meinen Leserinnen nicht vorschlagen. Es wird schon zu viel unsinniges und überteuertes Zeug im Supermarkt oder online gekauft.
In meiner Ärzte-und Therapeutengruppe haben wir ebenfalls bei HPV und Herpes sehr gute Erfahrungen gemacht mit Kräutermischungen zum Einnehmen und zum lokalen Auftragen. Diese Mischungen werden von einer deutschen Apotheke nach besonderen Vorschriften hergestellt und haben schon vielen unserer Patientinnen, auch bei pathologischem PAP-Abstrich geholfen. LG
Liebe Frau Dr. Gerhard,
bei mir war der Pap Test in Ordnung – Pap 1 – aber leider habe ich den HPV Virus 52, der seltsamerweise vor 3 Jahren noch negativ war. Jetzt ist er positiv, obwohl ich in diesen 3 Jahren keinerlei sexuellen Kontakt hatte. Wie kann so etwas möglich sein?
Kann ich irgendetwas tun, sodass der Virus wieder verschwindet???
Vielen Dank für Ihre Antwort!
Herzliche Grüße
Siri
Liebe Siri,
lassen Sie sich nicht verrückt machen durch solch einen Labortest. Unser Körper setzt sich täglich mit Millionen von Viren und Bakterien auseinander, mit und ohne Sexualverkehr. Sie sorgen ja schon dafür, dass Ihre Schleimhaut gut durchblutet und abwehrbereit wird, damit die guten Darm- und Scheidenbakterien Sie schützen. Es gibt auch sehr schöne Aroma-Scheidenzäpfchen (https://www.netzwerk-frauengesundheit.com/aromapflege-im-intimbereich-fuer-jede-frau-ein-genuss/), die heilende Pflanzeninhaltsstoffe enthalten. LG
Liebe Frau Dr. Gerhard,
ganz herzlichen Dank für Ihre Mut machende und beruhigende Antwort!
Leider habe ich wohl auch noch laut Befund zusätzlich zu meinem HPV Virus, der Atrophie und sehr trockenen Schleimhaut, eine Kokkenflora.
Meine Gynäkologin hat mir Vagi-C Zäpfchen für 6 Tage hintereinander verschrieben. Ich weiß nicht, ob das das Richtige ist, weil da Dimeticon drin ist und ich auf viele Dinge allergisch reagiere.
Sollte ich nicht vielleicht Vitamin D Zäpfchen nehmen oder reichen eventuell auch die Granatapfelzäpfchen und Sanddorn Intimcreme und die Sanddorn-Kapseleinnahme???
Ich nehme ja auch 1xwöchentlich eine kirschkerngroße Menge Estriol für den Vaginalbereich. Kann ich beides kombinieren???
Und falls ich obige Zäpfchen und Kapseln nehmen kann. Wie lange soll ich die guten Sachen anwenden und in welcher Dosierung????
Entschuldigen Sie bitte die vielen Fragen. Aber ich bin froh, dass es Sie gibt und freue mich sehr auf Ihre Antworten.
Habe auch schon Ihr Buch Frauengesundheit bestellt, was ich heute abhole und worauf ich mich schon freue.
Ganz herzlichen Dank
Siri
Liebe Siri,
offenbar haben Sie einen Östrogenmangel, da reichen meistens nur die Granatapfelzäpfchen nicht. Natürlich kann man alles kombinieren, aber Sie sollten sich eine Ärztin oder Therapeutin suchen, die sich naturheilkundlich auskennt, vielleicht über diesen Link: https://www.netzwerk-frauengesundheit.com/arzt-und-therapeutensuche/ In der Zwischenzeit können Sie schon mal Ihren Vitamin-D-Spiegel bestimmen lassen und die Sanddornkapseln und Intimpflege anwenden. Viel Erfolg!